Что такое перибронховаскулярные узелки
Доброкачественные опухоли легких
1. Что такое доброкачественная опухоль легких и ее симптомы?
Опухоли легких во многих случаях не являются злокачественными, т.е диагноз рак легких при наличии опухоли ставится не всегда. Нередко опухоль легких имеет характер доброкачественной.
Узелки и точки в легких можно увидеть на рентгеновском снимке или компьютерной томографии. Они представляют собой плотные небольшие участки ткани круглой или овальной формы, окруженные здоровыми тканями легких. Узелок может быть один или несколько.
По статистике, новообразования в легких чаще всего оказываются доброкачественными, если:
Доброкачественная опухоль легких появляется в результате аномального роста тканей и может развиваться в различных частях легких. Определить, является ли опухоль легких доброкачественной или злокачественной очень важно. И сделать это нужно как можно раньше, ведь раннее выявление и лечение рака легких существенно повышает вероятность полного излечения и, в итоге, выживания пациента.
Симптомы доброкачественной опухоли легких
Доброкачественные узелки и опухоли в легких обычно не вызывают никаких симптомов. Именно поэтому ни практически всегда диагностируются случайно во время рентгена грудной клетки или компьютерной томографии.
Однако они могут стать причиной следующих симптомов болезни:
2. Причины доброкачественных опухолей
Причины того, почему появляются доброкачественные опухоли легких, мало изучены. Но в целом они часто появляются после таких проблем со здоровьем, как:
Воспалительные процессы, возникшие из-за инфекции:
Воспаление, не связанное с инфицированием:
3. Виды опухолей
Вот некоторые из наиболее распространенных типов доброкачественных опухолей легких:
4. Диагностика и лечение
Диагностика доброкачественных опухолей легких
Помимо рентгеновского обследования и компьютерной томографии для диагностики опухолей легких, о которых мы уже говорили, диагностика состояния здоровья пациента может заключаться в контроле динамики развития опухоли в течение нескольких лет. Обычно такая практика используется, если размер узелка не превышает 6 мм и пациент не входит в группу риска по заболеванию раком легких. Если узелок остается того же размера, по крайней мере, два года, он считается доброкачественным. Это связано с тем, что доброкачественные опухоли легких растут медленно, если вообще растут. Раковые опухоли, напротив, удваиваются в размере каждые четыре месяца. Дальнейшее ежегодной наблюдение, по меньшей мере, в течение пяти лет поможет окончательно убедиться, что опухоль легких доброкачественная.
Доброкачественные узелки в легких обычно имеют гладкие края и более равномерный цвет по всей поверхности. Они более правильной формы, чем раковые узелки. В большинстве случаев для проверки скорости роста, формы и других характеристик опухоли (к примеру, кальцификации), достаточно рентгена грудной клетки или компьютерной томографии (КТ).
Но возможно, что Ваш врач назначит и другие исследования, особенно если опухоль изменила размер, форму или внешний вид. Это делается для того, чтобы исключить рак легких или определить основную причину появления доброкачественных узелков.
Для диагностики может потребоваться:
Биопсия может быть выполнена при помощи различных методов, например, аспирации иглой или бронхоскопии.
Лечение доброкачественных опухолей легких
Во многих случаях специфическое лечение доброкачественной опухоли легких не требуется. Тем не менее, удаление новообразования может быть рекомендовано в том случае, если:
Если для лечения опухоли легких требуется операция, ее проводит торакальный хирург. Современные методики и квалификация торакального хирурга позволяют выполнить операцию с небольшими разрезами, и сокращают время пребывания в стационаре. Если удаленные узелок был доброкачественным, дальнейшее лечение не потребуется, за исключением тех случаев, когда наличие опухоли осложнялось другими проблемами, к примеру, пневмонией или обструкцией.
Иногда для лечения требуется более сложная инвазивная операция, в ходе которой удаляется узелок или часть легких. Какая именно операция будет необходима, решает врач, учитывая местоположение и тип опухоли.
Что такое перибронховаскулярные узелки
а) Терминология:
• Перилимфатическое распространение:
— Распространение патологического процесса вдоль лимфатических сосудов легких
• Лимфатические сосуды вторичной легочной дольки:
— Перибронховаскулярные лимфатические сосуды: вдоль кровеносных сосудов и дыхательных путей ядра дольки
— Перилобулярные лимфатические сосуды: вдоль междольковых перегородок
— Лимфатические сосуды висцерального листка плевры, в том числе и в области междолевых щелей
б) Рентгенография перилимфатического распространения:
— Может проявляться утолщением междольковых перегородок, ретикулярными или ретикулярно-нодулярными затемнениями
в) КТ перилимфатического распространения:
— Утолщение перибронховаскулярного интерстиция
— Утолщение междольковых перегородок
— Утолщение субплеврального интерстиция
— Может быть равномерным или узелковым
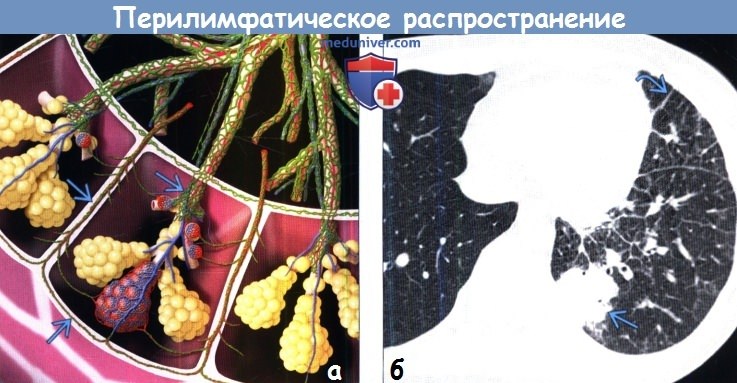
Перилобулярные лимфатические сосуды проходят в междольковых перегородках и анастомозируют с субплевральными лимфатическими сосудами.
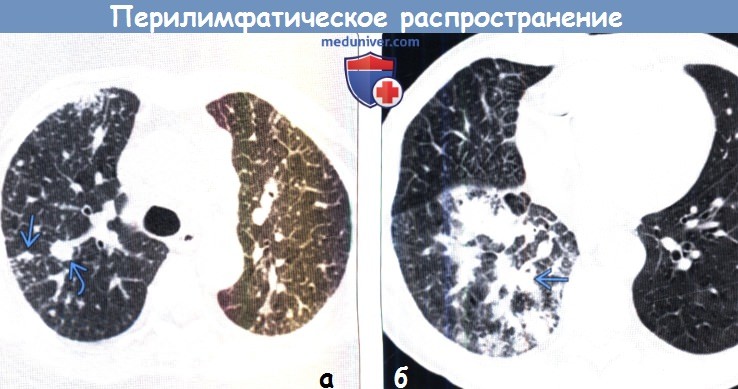
(б) У женщины 39 лет с аденокарциномой при нативной КТ в нижней доле левого легкого определяется объемное образование. Также в левом легком выявляется утолщение междольковых перегородок, обусловленное ростом опухоли вдоль расположенных там лимфатических сосудов. Картина соответствует канцероматозному лимфангиту.
г) Дифференциальная диагностика:
• Канцероматозный лимфангит:
— Преимущественно вдоль междольковых перегородок и перибронховаскулярного интерстиция
— Равномерное или узелковое утолщение междольковых перегородок
• Саркоидоз:
— Микроузелки преимущественно в перибронховаскулярном и субплевральном интерстиции
— Преимущественное поражение верхних долей
• Силикоз и пневмокониоз работников угольной промышленности
— Преимущественное поражение субплевральных и перибронховаскулярных областей
— Симметричное поражение преимущественно задних отделов верхних долей
д) Диагностические пункты:
• У пациентов со злокачественным новообразованием и наличием перилимфатических микроузелков или утолщения междольковых перегородок следует предполагать канцероматозный лимфангит
Узелки в легочной ткани соответствуют гематогенным метастазам.
(б) У пациента с распространенным раком легких при нативной КТ в нижней доле правого легкого визуализируется асимметричное узелковое утолщение перибронховаскулярных мягких тканей.
Также в правом легком выявляются утолщенные междольковые перегородки. Картина соответствует канцероматозному лимфангиту.
Редактор: Искандер Милевски. Дата публикации: 23.1.2019
Что такое перибронховаскулярные узелки
В эпителии дольковых бронхов белковый синтез сопровождается, несмотря на активацию сопутствующего микроциркуляторного русла, неадекватной динамикой процессов энергообеспечения, превалированием анаэробного окисления, особенно в базальных клетках, представляющих потенциальный регенераторный фонд, в том числе и для реснитчатых клеток, ответственных за мукоцилиарный клиренс. Меняется не только морфофункциональное состояние бронховаскулярного барьера. При хроническом воспалении бронхов снижается энергообеспечение альвеолярных макрофагов и альвеолоцитов II типа. При этом в последних снижено содержание ламеллярных телец, предшественников сурфактанта.
Что не менее важно, в условиях хронического воспаления бронхов качественно и количественно меняются взаимоотношения между клетками аэрогематического барьера, а также между эпителиальным и капиллярным компонентом того и другого гистогематического барьера.
В бронховаскулярном барьере на уровне дольки, в зонах, соседствующих с очагом острого воспаления, изменения функционально активных реснитчатых и бокаловидных клеток в целом аналогичны таковым в проксимальных отделах. Но, как ни странно, изменение состояния метаболизма базальных клеток дольковых бронхов имеет, скорее, компенсаторный характер, с учетом незначительного повышения содержания в их цитоплазме белка, на фоне активации процессов как аэробного, так и анаэробного окисления.
Острое воспаление легких (ОП) также сопровождается изменением взаимоотношений исследованных гистогематических барьеров. Резко уменьшается число корреляционных связей между капиллярами системы легочной и бронхиальных артерий на уровне проксимальных бронхов и совсем утрачиваются взаимоотношения между ними на уровне дольки, то есть в регионах, расположенных в непосредственной близости к участкам острого воспаления. Уменьшается степень корреляционной зависимости метаболического состояния бронхиального эпителия проксимальных бронхов от состояния легочного кровообращения, характерная для легких без воспаления. А те же взаимоотношения на уровне дольки вообще утрачиваются.
Таким образом, если хронический воспалительный процесс в легких развивается в условиях сохраняющейся, но измененной системы межбарьерных взаимоотношений, то при остром воспалении эта система взаимодействующих барьеров практически перестает функционировать как система.
Что такое перибронховаскулярные узелки
1. Сокращения:
• Солитарный легочный узелок (СЛУ)
• Узелок с изменениями по типу «матового стекла» (УМС)
2. Определения:
• Узелок: единичное затемнение сферической или овоидной формы
9 мм о Различные характеристики контура: спикулообразный, дольчатый
о Сопутствующие изменения при раке легких
— Лимфаденопатия, плевральный выпот
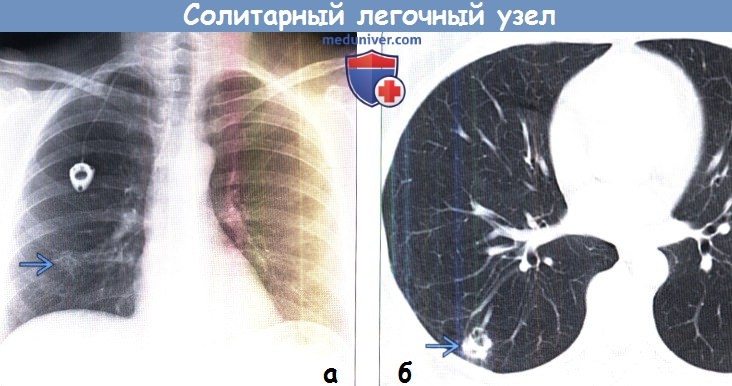
(б) У этой же пациентки при КТ с контрастным усилением в нижней доле правого легкого визуализируется узелок с дольчатым, умеренно спикулообразным контуром, содержащий гиподенсные участки, которые могут соответствовать полостям или поперечным срезам просветов бронхов. При операции была выявлена инвазивная преимущественно ацинарная аденокарцинома.
• Нативная КТ:
о Локализация узелка:
— Центральная, окружен легочной тканью; субплевральная; может выявляться связь с дыхательными путями
— Рак легких чаще поражает правое легкое и преимущественно верхние доли
о Морфология:
— Спикулообразный контур и тяжи к плевре позволяют заподозрить злокачественную опухоль
Могут выявляться и при доброкачественных воспалительных процессах, особенно на фоне эмфиземы
— Дольчатый контур позволяет заподозрить злокачественную опухоль
Дольчатый контур отражает гистологическую гетерогенность опухолевого узла при первичном раке легких
о Структура:
— Кальцификация: встречается почти в 13% случаев рака легких
Эксцентрическая, точечная, хаотичная
— Образование полостей: визуализируются почти в 15% случаев рака легких
Вероятность образования полости выше в патологических участках большего размера
Неравномерное узловое утолщение стенок полости толщиной > 1 б мм позволяет заподозрить злокачественную опухоль
о Плотность:
— Солидный узелок:
в 15% случаев соответствует злокачественной опухоли; при увеличении размера риск наличия рака легких повышается
— Узелок с изменениями по типу «матового стекла» (несолидный):
в 34% случаев соответствует злокачественной опухоли; аденокарцинома с преимущественно стелющимся типом роста; атипичная аденоматозная гиперплазия
— Частично солидный узелок (полусолидный):
в 40-50% случаев соответствует злокачественной опухоли (размер 2 лет узелки считают доброкачественными
• КТ с контрастным усилением:
о Динамический контроль СЛУ посредством КТ; проведение исследования до и после контрастного усиления:
— Усиление 15 ед.Н
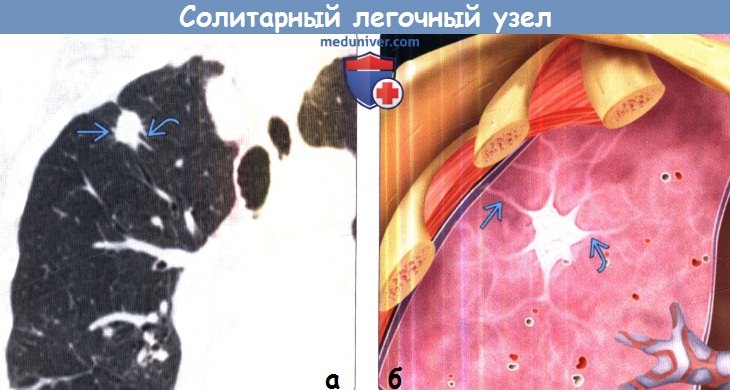
(б) На рисунке показан легочный узелок со спикулообразным контуром и наличием тяжей к плевре. При выявлении данной картины следует заподозрить злокачественную опухоль. Первичный рак легких поражает преимущественно верхнюю долю правого легкого.
4. Признаки при ПЭТ/КТ:
• ПЭТ/КТ:
о Оценка метаболической активности в неопределенных СЛУ; для большинства злокачественных новообразований характерно интенсивное поглощение ФДГ
о Узелок >1 см:чувствительность-97%;специфичность-78%; высокая доля истинно отрицательных результатов в общем числе отрицательных результатов теста о Ложноположительные результаты: при инфекционном воспалительном процессе
о Ложноотрицательные результаты: при медленно растущем и мелкоклеточном раке легких, карциноиде
5. Рекомендации к проведению лучевых исследований:
• Оптимальный метод
о Нативная КТ представляет собой метод выбора для оценки узелков
• Выбор условий исследования
о Нативная КТ:
— Тонкие срезы: 1 мм
— Использование MIP для лучшей визуализации узелков о Рентгенография:
— Субтракция костных структур, использование компьютерных систем диагностики
в) Дифференциальная диагностика:
1. Гранулема:
• Могут визуализироваться сателлитные узелки
• Доброкачественный характер кальцификации: диффузный, слоистый, центральный
2. Внутрилегочный лимфатический узел:
• Удлиненная, треугольная форма
• Локализация в периферических отделах легкого, прилежит к плевре (расположен в междолевой щели), под бифуркацией трахеи
3. Карциноид:
• Опухоль низкой степени злокачественности
• Четкие контуры, связь с бронхами
4. Метастаз:
• Редко солитарный; саркомы, меланома, тестикулярный рак
г) Клинические аспекты солитарного легочного узелка (СЛУ). Факторы риска:
• Курение
• Воздействие канцерогенных веществ, в том числе радона и асбеста
д) Диагностические пункты:
1. Следует подозревать:
• Рак легких у пожилых курильщиков при выявлении нового СЛУ или его роста
• Рак легких при выявлении субсолидных узелков вне зависимости от наличия в анамнезе сведений о курении
2. Ключевые моменты при интерпретации изображений:
• Следует подозревать рак легких при выявлении СЛУ со спикулоо-бразным или дольчатым контуром
• СЛУ со спикулообразным контуром на фоне эмфиземы может быть воспалительной этиологии
3. Ключевые моменты диагностического заключения:
• Узелки классифицируют как
о Определенно доброкачественные: отсутствие увеличения размеров, доброкачественный характер кальцификации, включения жира; не требуют динамического контроля
о Вероятно злокачественные: требуется динамический контроль и проведение биопсии/резекции о Неопределенные: использование соответствующих рекомендаций флейшнеровского общества в соответствии с типом узелка (солидный или субсолидный)
о Частично солидный узелок: указывается общий размер узелка и размер его солидного компонента
е) Список литературы:
1. Alpert JB et al: Imaging the Solitary Pulmonary Nodule. Clin Chest Med. 36(2):1 61-178, 2015
2. Winer-Muram HT: The solitary pulmonary nodule. Radiology 239(1):34-49, 2006
Редактор: Искандер Милевски. Дата публикации: 24.1.2019
Что такое перибронховаскулярные узелки
а) Определение:
• Поражение легких вследствие воздействия различных химиотерапевтических препаратов (например, цитотоксических, цитостатических и таргетных)
б) Лучевые признаки:
1. Основные особенности лекарственного поражения легких:
• Оптимальный диагностический ориентир:
о Высокая настороженность в отношении возможного возникновения изменений в легких вследствие воздействия лекарственных препаратов
о Диагноз исключения
о При лекарственной токсичности после прекращения химиотерапии может выявляться улучшение клинического состояния и положительная динамика изменений в легких
• Локализация:
о Вариабельна
• Размер:
о Вариабелен
• Морфологические особенности:
о Вариабельны
о Часто неспецифичны:
3. КТ лекарственного поражения легких:
• Нативная КТ:
о Оптимальный метод для выявления поражения легких на ранней стадии, лимфаденопатии, поражения плевры и перикарда
• КТВР:
о Оптимальный метод для обнаружения уплотнений по типу «матового стекла», интерстициальных (ретикулярных или нодулярных) и альвеолярных уплотнений
— Типы поражения легких:
ДПА: участки консолидации преимущественно в нижележащих отделах легких; уплотнения по типу «матового стекла», обычно очаговые или склонные к слиянию
НСИП: уплотнения по типу «матового стекла» преимущественно в базальных отделах легких; ретикулярные уплотнения, тракционные бронхоэктазы или бронхиолоэктазы свидетельствуют в пользу фиброзной НСИП
ГП: в обоих легких выявляются уплотнения по типу «матового стекла» или небольшие центрилобулярные узелки с нечетким контуром, «воздушные ловушки»
Эозинофильная пневмония: гомогенные уплотнения в периферических отделах верхних долей легких (так называемый «негатив» изменений при отеке легких), диффузное снижение воздушности легочной ткани
ОП: перибронховаскулярные, периферические, субплевральные уплотнения, участки консолидации легочной ткани
Диффузное альвеолярное кровотечение (ДАК) в легких выявляются рассеянные или диффузные уплотнения по типу «матового стекла»; также может обнаруживаться симптом «булыжной мостовой»
Отек легких: сочетание диффузных интерстициальных или альвеолярных уплотнений
4. Рекомендации к проведению лучевых исследований:
• Оптимальный метод лучевой диагностики
о КТВР для выявления уплотнений по типу «матового стекла» и интерстициальных уплотнений
• Рекомендации по выбору протокола
о Тонкие срезы (1-3 мм) с интервалом 10-15 мм
о Исследование в положении лежа на спине на вдохе и выдохе или только на выдохе
в) Дифференциальная диагностика лекарственного поражений легких:
1. По типу ДПА:
• Пневмония:
о Бактериологический посев бронхоальвеолярного лаважа, крови
2. По типу НСИП:
• Заболевания соединительной ткани:
о Склеродермия: раскрытый пищеводно-желудочный переход;
расширенный пищевод, содержащий воздух
о Ревматоидный артрит: эрозии дистальных отделов ключиц, прочие изменения в костях скелета
о Воспалительные заболевания кишечника, язвенный колит, болезнь Крона: бронхоэктазы
3. По типу ГП:
• Воздействие органической пыли; множественные эпизоды в анамнезе
4. По типу эозинофильной пневмонии:
• Воздействие веществ окружающей среды, лекарственных препаратов, не являющихся противоопухолевыми, инфекция
5. По типу ОП:
• Вирусная или бактериальная инфекция; инициирующим фактором является воздействие веществ окружающей среды
6. По типу ДАК:
• Лейкоз, лимфома:
о Результаты лабораторного анализа: снижение тромбоцитов
7. По типу отека легких:
• Нарушения функции органов сердечно-сосудистой системы в анамнезе
г) Патоморфология лекарственного поражения легких:
1. Основные особенности:
• Этиология:
о ДПА/интерстициальный фиброз: блеомицин, циклофосфамид, метотрексат, гемцитабин, ритуксимаб, интерлейкин, интерферон
о НСИП: блеомицин, кармустин, метотрексат, доцетаксел, ири-нотекан, гефитиниб, эрлотиниб
о ГП: циклофосфамид, паклитаксел
о ОП: блеомицин, метотрексат, циклофосфамид,
о ДАК: антикоагулянты, бевацизумаб, цитарабин
о Отек легких из-за кардиотоксичности: доксорубицин, дау номицин, циклофосфамид, сунитиниб
о Плевральный/перикардиальный выпот: доцетаксел
о Лимфаденопатия корней легких/средостения: метотрексат
о Тромбоэмболия: гемцитабин, цисплатин
• Непосредственная легочная токсичность/нарушение восстановления: повреждение альвеолярных макрофагов, нейтрофилов и лимфоцитов; выделение цитокинов и гуморальных факторов, которые могут вызывать фиброз
• Реакция гиперчувствительности: тип I (немедленный тип) и тип III (иммунокомплексный), эозинофильная инфильтрация
2. Макроскопические патоморфологические и хирургические особенности:
• Патогномоничные гистологические признаки в большинстве случаев отсутствуют: биопсия используется для исключения прочих заболеваний и установления типа поражения
• Химиотерапевтические препараты поражают как опухолевые, так и нормальные клетки
д) Клинические аспекты лекарственного поражения легких:
1. Проявления:
• Наиболее частые признаки:
о Вариабельные симптомы: одышка, кашель, лихорадка
— Этиологическим фактором может являться лекарственная токсичность, о чем нередко забывают
о Эозинофильная пневмония: эозинофилия
• Дебют: симптомы могут появиться как непосредственно после начала химиотерапии, так и спустя годы:
о Ранний (часы/дни): интерлейкин-2, циклофосфамид
о Промежуточный (недели, месяцы): блеомицин, цитозин-арабинозид, метотрексат, циклофосфамид, бусульфан
о Поздний (годы): циклофосфамид, бусульфан
2. Демографические данные:
• Возраст:
о От новорожденного до пожилого
3. Естественное течение заболевания и прогноз:
• После прекращения химиотерапии наблюдается улучшение клинического состояния и положительная динамика изменений в легких
• На лекарственную токсичность могут влиять следующие факторы: пожилой возраст, предшествовавшая или проводимая параллельно лучевая терапия, сочетание нескольких противоопухолевых препаратов, курение, наличие заболеваний легких, генетическая предрасположенность
• Мультимодальная терапия: в настоящее время представляет собой стандарт лечения при некоторых типах онкологических заболеваний:
о Сочетанные механизмы лекарственной токсичности
о В мультимодальную терапию входит облучение (высокая токсичность)
4. Лечение:
• Кортикостероидные препараты, прекращение лекарственной терапии
е) Диагностические пункты:
1. Следует учитывать:
• При возникновении или прогрессировании нарушения функции органовдыхательной системы у пациентов, перенесших химиотерапию, следует заподозрить лекарственную токсичность
• Следует исключить распространенные этиологические факторы
о Респираторная инфекция, прогрессирование злокачественной опухоли, воздействие производственных, рекреационных и других факторов окружающей среды, системные заболевания
2. Ключевые моменты при интерпретации изображений:
о Дифференциальная диагностика проводится с учетом типа поражения легких и вида химиотерапевтического препарата
ж) Список литературы:
1. Carter BW et al: Acute thoracic findings in oncologic patients. J Thorac Imaging. 30(4): 233-56, 2015
2. Tamura M et al: High-resolution computed tomography findings for patients with drug-induced pulmonary toxicity, with special reference to hypersensitivity pneumonitis-like patterns in gemcitabine-induced cases. Oncologist. 18(4):454 9, 2013
3. Iacovelli R et al: Incidence and risk of pulmonary toxicity in patients treated with mTOR inhibitors for malignancy. A meta-analysis of published trials. Acta Oncol. 51 (7):873 9, 2012
Редактор: Искандер Милевски. Дата публикации: 23.2.2019