Как повысить тонус блуждающего нерва
Блуждающий нерв: как его стимулировать
Сохранять тонус блуждающего нерва так же важно, как тренировать и укреплять мышцы вашего тела. Люди с высоким тонусом блуждающего нерва здоровее, счастливее и устойчивее к стрессу.
Существует целый ряд способов стимулировать блуждающий нерв, чтобы поддерживать его здоровый тонус. Хотя некоторые из них могут показаться вам необычными, все они были научно обоснованны.
1. Принимайте контрастный душ
Воздействие холода, как, например, холодные обливания и умывание лица холодной водой стимулирует блуждающий нерв.
Исследования показали, что, когда наше тело привыкает к холоду, это активизирует парасимпатическюу нервную систему и повышает тонус этого важного нерва.
Возьмите себе за правило заканчивать прием душа обливанием холодной водой в течение 30 секунд и вскоре заметите, как чувствуете себя бодрее и здоровее.
Также вы можете просто окунать лицо в холодную воду.
2. Полоскайте горло
Другим домашним средством при низком тонусе блуждающего нерва являются полоскания с водой. Это стимулирует мышцы задней стенки горла, с помощью которых вы полоскаете горло.
Сокращая эти мышцы, вы активизируете блуждающий нерв и пищеварительный тракт. Попробуйте перед тем, как проглотить воду, сначала прополоскать горло.
3. Практикуйте глубокое и медленное дыхание
Во время панических атак и тревоги у нас очень часто сбивается дыхание. Вот, почему так важно научиться дышать правильно.
Глубокое и медленное дыхание уменьшает тревожность и активизирует парасимпатическую нервную систему.
Большинство людей делает около 10-14 вдохов и выдохов в минуту.
Уменьшив число до 6 вдохов и выдохов минуту, вы существенно снижаете уровень стресса.
Дышать при этом следует глубоко от диафрагмы. При диафрагмальном дыхании ваш живот должен расширяться, а выдох должен быть долгим и медленным. Именно таким образом стимулируется блуждающий нерв, и вы достигаете состояния полного расслабления.
4. Больше пойте
Блуждающий нерв связан с голосовыми связками и мышцами на задней стенке горла. Пение, напевание ритма, произношение мантр – все это включает эти мышцы и повышает вариабельность сердечного ритма.
Пение, в частности пение в унисон (например, в хоре) особенно эффективно для стимуляции блуждающего нерва.
Кроме того, когда вы поете, в организме повышается уровень окситоцина – гормона любви. Так что, если душа просит петь, не стоит себя сдерживать.
5. Устройте себе массаж
Массаж определённых зон тела благотворно влияет на весь организм и на здоровье блуждающего нерва.
Так, например массаж шеи, где находится синус сонной артерии, помогает уменьшить судороги, а массаж стоп успокаивает сердечный ритм и снижает артериальное давление.
Вы можете сами делать себе массаж, используя специальные массажеры, валики, теннисный мячик или свои руки.
6. Больше общайтесь и смейтесь
Всем известно, что общение и смех снижает уровень основных гормонов стресса. Но это также прекрасное натуральное средство, которое дарит множество положительных эмоций и улучшает тонус блуждающего нерва.
Исследования показали, что смех повышает вариабельность сердечного ритма и улучшает настроение. А стимуляция блуждающего нерва может приводить к смеху, как к побочному эффекту, что подтверждает их связь и влияние друг на друга.
Совет прост: чаще общайтесь с друзьями, даже если это будет очень узкий круг друзей, и заряжайтесь позитивными эмоциями.
7. Занимайтесь йогой и тайцзи
Йога, тайцзи, цигун, пилатес повышают активность блуждающего нерва и парасимпатической системы в целом.
Ученые из Гарвардской медицинской школы выяснили, что занятия йогой повышают уровень ГАМТ (гамма-аминомасляной кислоты) – нейромедиатора, оказывающего успокаивающий эффект.
Это особенно полезно для тех, кто страдает от депрессии и тревожности.
8. Не забывайте про физическую активность
Физические упражнения повышают уровень гормона роста, помогают предотвратить снижение умственных функций и также стимулируют тонус блуждающего нерва. Это благотворно сказывается на работе мозга и положительно влияет на психическое здоровье.
Специалисты рекомендуют заниматься физической активностью регулярно, считая ее самым главным средством поддержания здоровья мозга. Это могут быть:
Силовые упражнения 1-4 раза в неделю
Высокоинтенсивный интервальный бег 1-2 раза в неделю
Прогулки 30-60 минут в день
Также вы можете выбрать любые другие формы физической активности, которые вам нравятся, и которыми вы сможете заниматься регулярно.
9. Интервальное голодание
В последнее время появляется все больше доказательств преимущества интервального голодания.
Исследования свидетельствуют о том, что ограничение калорий и кратковременное голодание стимулируют уровень гормона роста, помогают справиться с рассеянностью и снижением умственных функций.
Также это активизирует парасимпатическую нервную систему и тонус блуждающего нерва.
Лучший способ попробовать интервальное голодание – это ужинать в 18 часов, ничего не есть после этого, а затем съесть завтрак через 12-14 часов.
10. Позитивное мышление
Поддержание здоровых отношений с окружающими также положительно сказывается на здоровье блуждающего нерва.
В то же время люди с хорошим тонусом блуждающего нерва более альтруистичны, и у них более гармоничные отношения с окружающими.
В исследовании, опубликованном в журнале Psychological Science, участников попросили думать о других с состраданием, про себя повторяя позитивные фразы о близких людях.
По сравнению с контрольной группой те, кто предавался положительным размышлениям, испытывали больше таких эмоций как умиротворение, радость и надежда. Позитивные мысли также улучшили вариабельность сердечного ритма и тонус блуждающего нерва.
Похожий эффект наблюдался и в случае медитаций.
11. Спите на правой стороне
Интересно, что положение тела во сне также влияет на работу блуждающего нерва.
Исследования показали, что сон на правой стороне увеличивает вариабельность сердечного ритма и активизирует работу блуждающего нерва. В то же время сон лежа на спине является худшим положением для стимуляции блуждающего нерва.
12. Включайте правильные продукты
Полноценное питание не в последнюю очередь влияет на здоровье блуждающего нерва. Жирные, жареные и острые продукты, а также фаст-фуд снижают чувствительность блуждающего нерва.
Если наладить хорошее пищеварение, то можно улучшить и свое психическое здоровье.
Вот, что нужно включить в свой рацион для стимуляции блуждающего нерва:
Пробиотики
Блуждающий нерв тесно связан с нашей пищеварительной системой, откуда он отправляет сигналы к мозгу.
При этом здоровая микрофлора улучшает работу блуждающего нерва, снижает уровень выработки гормонов стресса и положительно влияет на рецепторы гамма-аминомасляной кислоты в мозге.
Пейте больше кисломолочных продуктов, таких как кефир и натуральный йогурт, чтобы привести в порядок свою микрофлору.
Особенно полезными считаются пробиотики Lactobacillus Rhamnosus и Bifidobacterium Longum.
Цинк
Цинк – важнейший минерал для психического здоровья, особенно у тех, кто страдает от повышенной тревожности.
Считается, что около 2 миллиардов людей в мире страдают от дефицита цинка, а шесть различных исследований показали, что недостаток цинка ухудшает работу мозга у детей и у взрослых.
Омега-3 жирные кислоты
Омега-3 жирные кислоты являются незаменимыми жирами, которые ваш организм не может сам производить.
Они содержатся в основном в рыбе и необходимы для нормальной электрической работы мозга и нервной системы.
Омега-3 помогают предотвратить умственный спад, а также улучшить тонус блуждающего нерва и его активность.
Стимуляция блуждающего нерва
VNS заслуживает дальнейшего изучения в плане его потенциально благоприятного воздействия на сердечно-сосудистые, цереброваскулярные, метаболические и другие физиологические биомаркеры, связанные с заболеваемостью и смертностью при депрессии.
В стволе головного мозга сенсорные афферентные волокна заканчиваются в ядре солитарного трактата, который затем посылает волокна, которые прямо или косвенно соединяются с различными областями мозга. К этим регионам относятся ядра дорзального рака, локус церулеус, миндалина, гипоталамус, таламус и орбитофронтальная кора.
Термин «стимуляция блуждающего нерва» (VNS) можно использовать для описания любого метода, который стимулирует блуждающий нерв. Наблюдение, впервые сделанное в 1880-х годах, состояло в том, что ручной массаж и сжатие сонной артерии в шейном отделе шеи могут подавлять судороги, что объяснялось грубой стимуляцией блуждающего нерва. Электрические исследования VNS проводились в течение 1930-х и 1940-х годов с целью уточнения влияния ANS на модулирование активности мозга. Исследования кошек и обезьян показали, что VNS влияет на электрическую активность мозга. Последующие исследования показали, что VNS оказывает противосудорожное действие при экспериментально индуцированных судорог у собак. Различные формы ритмичного дыхания также могут влиять на электрическую активность мозга, которая может быть опосредована VNS ( ветвь диафрагмы). Сердечно-респираторная стимуляция блуждающего нерва может объяснить некоторые из положительных эмоциональных и когнитивных преимуществ глубокого дыхания, йоги или аэробных упражнений.
Наиболее распространенное клиническое применение VNS включает хирургическую имплантацию коммерчески доступного программируемого генератора импульсов (NCP System, Cyberonics, Inc, Houston, TX). Операция имплантации проводится под общей анестезией, как правило, в качестве амбулаторной процедуры. Генератор имплантируется подкожно в левый верхний узел или левую подмышечную впадину (граница). Провод электрода прикрепляется к левому среднему шейному блуждающему нерву через второй разрез в области левой стороны шеи. Провод проходит через «подкожный туннель» и прикрепляется к генератору импульсов. Возможные хирургические осложнения включают раневую инфекцию и осиплость голоса (из-за временного или постоянного левосторонего паралича голосового нерва), что наблюдается примерно у 1% пациентов.
Портативный компьютер программирует параметры стимуляции генератора импульсов через специальное устройство, помещенное на кожу. Программируемыми параметрами являются текущий заряд (интенсивность электрического стимула, измеренная в миллиамперах (мА), ширина импульса (длительность электрического импульса, измеренная в микросекундах), частота импульса (измеренная в герцах (Гц)) и включение / выключение (время срабатывания и время выключения, измеренное в секундах или минутах). Первоначальные настройки для четырех параметров могут быть скорректированы для оптимизации эффективности (для контроля за судорогами или для другого контроля симптомов в зависимости от показания) и переносимости. Генератор работает непрерывно, но пациенты могут временно отключить VNS, удерживая магнит над устройством, кроме того, VNS можно включать и выключать специалистом.
Неблагоприятные эффекты VNS в основном связаны со стимуляцией и поэтому испытываются в течение очень коротких периодов времени. Возможные побочные эффекты могут быть связаны со стимуляцией какой-либо структуры тела, вызванной блуждающим нервом, но 80% волокон являются афферентными, и эти электрические импульсы распространяются от точки воздействия к мозгу, а не к телу.
Стимуляция левого шейного блуждающего нерва чаще всего вызывает изменение голоса, кашель, одышку, дисфагию и боль в шее или парестезию. Считается, что левый шейный VNS минимизирует потенциальные сердечные эффекты, такие как брадикардия или асистолия (в основном опосредуемые правым блуждающим нервом). Параметры стимуляции могут быть скорректированы, чтобы уменьшить побочные эффекты, но толерантность часто возникает при хронической стимуляции. Опыт лечения эпилепсии показал, что VNS эффективна, безопасна и хорошо переносится у педиатрических пациентов. Не существует выявленных рисков использования VNS во время беременности. VNS безопасен и совместим для использования вместе с психотропными препаратами и с электросудорожной терапией (ECT).
Сканирование МРТ всего тела противопоказано при наличии имплантатов VNS, но МРТ-сканирование мозга возможно с использованием специальной катушки передачи / приема. Не следует использовать коротковолновую, микроволновую или терапевтическую ультразвуковую диатермию, но проведение диагностического ультразвукового исследования безопасно. Металлодетекторы, микроволновые печи, сотовые телефоны и другие электрические или электронные устройства не оказывают влияния на VNS.
Для управления t-VNS также можно использовать устройства для чрескожного электрического стимулятора нерва (TENS) путем размещения контактных электродов в области cymba. Пациенты могут самостоятельно вводить t-VNS, которые могут применяться в одностороннем порядке или на двусторонней основе (в зависимости от используемой системы устройства), но на сегодня нет установленной клинической парадигмы о том, как следует вводить t-VNS (то есть параметры стимуляции, продолжительность и частоту каждый сеанс стимуляции, длительность лечения и т. д.).
Производитель NEMOS предлагает, чтобы каждая сессия длилась не менее одного часа и использоваться 3-4 раза в день, но основа для этой рекомендации неясна. Существуют некоторые клинические данные (в основном экспериментальные исследования) об использовании t-VNS для лечения эпилепсии, депрессии, боли, а также других клинических показаний, предполагая, что она безопасна и хорошо переносится.
Другой тип устройства t-VNS (gammaCore, electroCore LLC, Basking Ridge, NJ, USA) имеет предложен для профилактического и острого лечения кластерной головной боли, мигрени, континуума гемикрании и интенсивной головной боли. Терапия с использованием gammaCore производится через портативное переносное устройство с двумя плоскими контактными поверхностями стимуляции, которое передает собственный электрический сигнал вблизи блуждающего нерва. Устройство размещается на шее над блуждающим нервом в месте нахождения импульса. Интенсивность стимуляции блуждающего нерва контролируется пациентом, и стимуляция длится 90 секунд. Пациенты могут испытывать облегчение головной боли при использовании прибора по мере необходимости, но устройство может использоваться несколько раз в день для предотвращения головных болей, однако, это устройство не было исследовано в плане своей эффективности при эпилепсии или депрессии.
Нарушения сердечного ритма
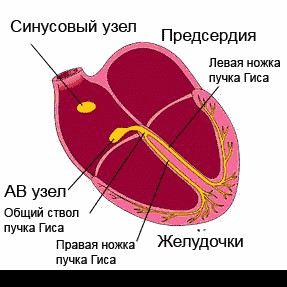
Сердце человека в нормальных условиях бьется ровно и регулярно. Частота сердцебиения в минуту при этом составляет от 60 до 90 сокращений. Данный ритм задается синусовым узлом, который называется также водитель ритма. В нем имеются пейсмекерные клетки, от которых возбуждение передается далее на другие отделы сердца, а именно на атрио-вентрикулярный узел, и на пучок Гиса непосредственно в ткани желудочков.
Данное анатомо-функциональное разделение важно с позиции типа того или иного нарушения, потому что блок для проведения импульсов или ускорение проведения импульсов могут возникнуть на любом из этих участков.
Нарушения ритма сердца и его проводимости носят название аритмий и представляют собой состояния, когда сердечный ритм становится меньше нормы (менее 60 в минуту) или больше нормы (более 90 в минуту). Также аритмией является состояние, когда ритм является нерегулярным (неправильным, или несинусовым), то есть исходит из любого участка проводящей системы, но только не из синусового узла.
Классификация
Все нарушения ритма и проводимости классифицируются следующим образом:
В первом случае, как правило, происходит ускорение сердечного ритма и/или нерегулярное сокращение сердечной мышцы. Во втором же отмечается наличие блокад различной степени с урежением ритма или без него.
В целом к первой группе относятся нарушение образования и проведения импульсов:
Причины аритмии сердца
Причины аритмии (возникновения нарушений ритма сердца) настолько многообразны, что перечислить абсолютно все является очень трудной задачей. Тем не менее, во многих случаях именно от причины аритмии зависит ее безопасность для жизни больного, дальнейшая тактика лечения.
Предложено множество различных классификаций причин аритмии, однако ни одна из них в настоящее время не является общепринятой. Наиболее приемлемой для пациента мы считаем следующую классификацию. Она основывается на признаке наличия или отсутствия у больного первичного заболевания сердца. Если имеется заболевание сердца, аритмию называют органической, а если заболевания сердца нет — неорганической. Неорганические аритмии принято также называть функциональными.
Органические аритмии
К органическим аритмиям относятся:
Функциональные аритмии
Это также достаточно большая группа, включающая:
Одинаково ли проявляются нарушения ритма сердца?
Все нарушения ритма и проводимости клинически проявляют себя по разному у разных пациентов. Часть больных никаких симптомов не ощущает и узнает о патологии только после планового проведения ЭКГ. Эта часть больных незначительна, так как в большинстве случаев пациенты отмечают явную симптоматику.
Так, для нарушений ритма, сопровождающихся учащенным сердцебиением (от 100 до 200 ударов в мин), особенно для пароксизмальных форм, характерно резкое внезапное начало и перебои в сердце, нехватка воздуха, болевой синдром в области грудины.
Некоторые нарушения проводимости, например пучковые блокады, ничем не проявляются и распознаются только на ЭКГ. Синоатриальная и атрио-вентрикулярная блокады первой степени протекают с незначительным урежением пульса (50-55 в мин), из-за чего клинически могут проявляться лишь незначительной слабостью и повышенной утомляемостью.
Блокады 2 и 3 степени проявляются выраженной брадикардией (меньше 30-40 в мин) и характеризуются кратковременными приступами потери сознания.
Кроме этого, любое из перечисленных состояний может сопровождаться общим тяжелым состоянием с холодным потом, с интенсивными болями в левой половине грудной клетки, снижением артериального давления, общей слабостью и с потерей сознания. Эти симптомы обусловлены нарушением сердечной гемодинамики и требуют пристального внимания со стороны врача.
Разновидности аритмий
Большинство людей под аритмией подразумевает беспорядочные сокращения сердечной мышцы («сердце бьется, как захочет»). Однако это не совсем так. Врач этот термин использует при любом нарушении сердечной деятельности (урежение или учащение пульса), поэтому виды аритмий можно представить следующим образом:
По частоте сердечного ритма различают 3 формы мерцательной аритмии:
На ЭКГ при МА зубец Р не регистрируется, потому что нет возбуждения предсердий, а определяются только предсердные волны f (частота 350-700 в минуту), которые отличаются нерегулярностью, различием формы и амплитуды, что придает электрокардиограмме своеобразный вид.
Причиной МА могут быть:
Частота встречаемости трепетания предсердий (ТП) в 20-30 раз ниже, чем МА. Для него также характерны сокращения отдельных волокон, но меньшая частота предсердных волн (280-300 в минуту). На ЭКГ предсердные волны имеют большую амплитуду, чем при МА.
Интересно, что на одной ЭКГ можно видеть переход мерцания в трепетание и наоборот.
Причины возникновения трепетания предсердий аналогичны причинам формирования мерцания.
Симптомы мерцания и трепетания часто отсутствуют вообще, но иногда отмечаются некоторые клинические проявления, вызванные беспорядочной деятельностью сердца или симптомы основного заболевания, В общем, яркой клинической картины такая патология не дает.
Синдром слабости синусового узла
Эта патология возраст не выбирает, однако предпочитает определенные условия:
Заподозрить синдром слабости синусового узла можно по характерным для него признакам:
Последствием синдрома дисфункции синусового узла является внезапное возникновение приступа Адамса-Морганьи-Стокса и асистолия (остановка сердечной деятельности).
Медикаментозное лечение этого синдрома сводится к применению атропина, изадрина, препаратов белладонны. Однако, учитывая, что эффект от консервативного лечения, как правило, небольшой, больным показана имплантация постоянного кардиостимулятора.
Атриовентрикулярная (АВ) блокада — нарушение проведения возбуждения в желудочки из предсердий, с задержкой или прекращением проведения импульса. Она зачастую является спутницей воспалительных и дегенеративных процессов, происходящих в сердечной мышце, инфаркта миокарда или кардиосклероза. Повышенный тонус блуждающего нерва тоже играет определенную роль в формировании атриовентрикулярной блокады.
Атриовентрикулярная блокада, являясь последствием органических поражений сердца, сама дает еще худшие осложнения, в результате которых значительно возрастает опасность летального исхода. Если атриовентрикулярная блокада 1 ст. лечится путем воздействия на основное заболевание, то АВ блокада может переходить в полную, что нарушает кровоснабжение жизненно важных органов, которое приводит к развитию сердечной недостаточности. А это уже плохое последствие, поэтому лечение откладывать нельзя, больного госпитализируют и назначают препараты, стимулирующие сердечную деятельность в инъекционных растворах с постоянным наблюдением за состоянием пациента. Если брадикардия резко выраженная, отмечается тяжелая сердечная недостаточность, больному в экстренном порядке имплантируют искусственный водитель ритма.
Как повысить тонус блуждающего нерва
Актуальность. Вегетативные расстройства (их происхождение, клинические проявления и лечение) являются одной из актуальных проблем современной медицины. Функцией вегетативной нервной системы является удержание функциональных параметров деятельности различных систем в границах гомеостаза, т. е. поддержание постоянства внутренней среды; вегетативное обеспечение психической и физической деятельности, адаптация к меняющимся внешним средовым условиям. Практически не существует таких заболеваний, в развитии и течении которых, не играла бы важную роль вегетативная система. Знание основных вегетативных синдромов помогает диагностике и повышению качества лечения болезней, с расстройствами вегетативной нервной системы. Таким образом, немаловажное место в медицине принадлежит современным методам лечения вегетативной нервной системы, т.к. пусковым фактором возникновения болезней являются те или иные нарушения в этой системе (1, 2).
Цель: раскрыть основные принципы современных методов лечения вегетативной нервной системы.
Вегетативная нервная система, которая также называется автономной (systema nervosum autonomicum), контролирует следующие функции организма, такие как питание, дыхание, циркуляция жидкостей, выделение, размножение. Она иннервирует преимущественно внутренние органы и состоит из двух основных отделов: симпатического и парасимпатического. Совместная работа обоих отделов регулируется и контролируется корой головного мозга, которая является высшим отделом центральной нервной системы. Центры вегетативной нервной системы располагаются в головном и спинном мозге (3).
Таким образом, нарушение в какой либо структуре вегетативной нервной системы приводит к нарушению функций, что приводит к возникновению болезни в той или иной системе. Зная, где располагается патологический очаг, мы можем назначить адекватное лечение, используя современные методы, для достижения наибольшего эффекта.
Нарушения в вегетативной нервной системе – это очень частая проблема, с которой приходится сталкиваться современному человеку. Это сочетание эмоционально-психических расстройств с нарушениями со стороны сердечно-сосудистой, дыхательной, пищеварительной, мочеполовой систем. Лечение ВНС – процесс сложный, требующий индивидуального подхода и постоянной коррекции. Современные способы лечения включают в себя модификацию образа жизни, изменение подхода к профессиональной деятельности, коррекцию психо-эмоциональных расстройств, применение медикаментозных средств, в соответствии с развившимися синдромами. Для реализации всего лечебного комплекса может потребоваться невропатолог, терапевт, психолог (психиатр) (4, 6, 7).
Основные принципы современных методов лечения ВНС рассмотрим на примере ВСД. Прежде всего, перед началом лечения необходимо исключить другие заболевания различных органов и систем, которые могут давать симптомы, идентичные таковым при ВСД. Только после достоверно установленного диагноза можно приступать к лечению.Современный взгляд на устранение синдрома ВСД состоит в одновременном применении комплекса медикаментозных и немедикаментозных воздействий, причем последним принадлежит ведущая роль. К методам лечения ВСД относят:
– коррекцию психо-эмоциональной сферы;
– ведение здорового образа жизни;
– модификацию трудовой деятельности;
Коррекция психо-эмоциональной сферы
«Все болезни – от нервов,» — это высказывание как нельзя более точно подходит к ВСД. В большинстве случаев «виноват» какой-то психологический фактор, его ликвидация способствует выздоровлению. При выяснении анамнеза заболевания почти всегда пациенты самостоятельно указывают, с чего «все началось».По возможности необходимо создать позитивную обстановку вокруг больного. Этому способствуют рациональный отдых, поездки на природу (в лес за грибами, на рыбалку, просто прогулки по парку и т.д.). Наличие хобби будет только содействовать нормализации психо-эмоционального состояния. Желательны занятия спортом (2, 7).
Здоровый образ жизни
В первую очередь нужно оптимизировать режим дня. Качественный и полноценный сон (отход ко сну в одно и то же время, длительность сна 7-8 часов и т. д.), прием пищи в одно и то же время, пребывание на свежем воздухе – это все маленькие, но значимые факторы для успешного процесса лечения. Отказ от вредных привычек. Умеренная физическая нагрузка оказывает положительное «тренирующее» воздействие на сердечно-сосудистую систему, способствует нормализации сосудистого тонуса, улучшает кровоток в органах и тканях (4, 6, 7).
Физиотерапевтические методы (6)
Среди немедикаментозных воздействий эта группа мер одна из наиболее эффективных. Физиотерапевтические процедуры успешно применяются не только при лечении больных с ВСД в условиях поликлиники или стационара, но и при проведении санаторно-курортного лечения. Наиболее часто используют электрофорез с разными фармакологическими средствами (кальцием, кофеином, мезатоном, эуфиллином, папаверином, магнием, бромом, новокаином), электросон, водные процедуры (душ Шарко или циркулярный, подводный душ-массаж, контрастные ванны), хлоридно-натриевые ванны, общие радоновые, сероводородные, йодобромные ванны, транскраниальную электроаналгезию, синусоидальные модулированные токи, гальванизацию, магнитотерапию, аэроионотерапию, инфракрасную лазеротерапию, УВЧ, тепловые процедуры (аппликации парафина и озокерита), грязелечение. Показаны иглорефлексотерапия и массаж. Курсовое применение физиотерапевтических методов позволяет устранить многие симптомы ВСД, иногда даже без дополнительного приема лекарственных средств внутрь.
Лекарственная терапия (7)
Фармакологический спектр применяемых препаратов огромен в связи с многообразием симптомов заболевания. Одновременное назначение большого количества препаратов может нанести вред больному, поэтому для каждого больного создается программа приема лекарств в определенной последовательности, которая корригируется в процессе лечения. Препараты, применяемые для лечения, можно разделить на следующие группы:
– успокоительные – предпочтительнее растительные средства (валериана, пустырник) и их комбинации (дормиплант, ново-пассит, нотта, фитосед, персен, седафитон, нервофлукс и др.). Возможны комбинации растительных препаратов с барбитуратами (особенно при сопутствующих нарушениях сна): барбовал, валокордин, корвалол, корвалтаб и др.;
– транквилизаторы – применяют при более выраженных расстройствах эмоциональной сферы, сопровождающихся чувством тревоги и напряжения. Среди них популярными являются гидазепам, грандаксин (тофизопам), буспирон, мебикар (адаптол), афобазол. При еще более выраженных проявлениях показаны диазепам (сибазон), феназепам;
– нейролептики – используются для снижения чувства нервозности, агрессивности, раздражительности и вспыльчивости, тревоги и страха, нормализации сосудистого тонуса и артериального давления. Применяют ридазин (сонапакс, тиорил), эглонил (сульпирид), рисперидон (нейриспин, рисполепт). И транквилизаторы, и нейролептики должны назначаться только врачом и применяться строго по показаниям в течение определенного промежутка времени;
– снотворные – нормализующее влияние на сон оказывают и растительные успокоительные средства, и транквилизаторы, и некоторые нейролептики. Среди непосредственно снотворных препаратов можно отметить золпидем (ивадал), зопиклон (соннат, сомнол), залеплон (анданте), дормикум, радедорм, донормил, мелатонин. Эту группу лекарственных средств назначают на небольшой промежуток времени (обычно 7-14 дней) при крайней необходимости;
– антидепрессанты – применяют у больных со сниженной мотивацией, астенией и депрессией. Они улучшают настроение, уменьшают тоску, косвенным образом нормализуют сон. Это такие препараты как сиднофен, коаксил, флуоксетин (прозак), сертралин (золофт, стимулотон), пароксетин (паксил), амитриптилин, людиомил, симбалта;
ноотропы – препараты, «питающие» мозг. Помогают справиться с общей слабостью, нарушением внимания и памяти, головными болями и головокружением, шумом в ушах. К этой группе относят пирацетам (ноотропил), ноофен (фенибут), глицин (глицисед), пантогам, пантокальцин. С этой же целью возможно применение нейрометаболитов: актовегина (солкосерила), церебролизина;
– препараты, улучающие кровообращение, – кавинтон (винпоцетин), оксибрал, стугерон, пентоксифиллин (трентал);
– препараты, снижающие артериальное давление (гипотензивные), – бисопролол (конкор), атенолол, метопролол, анаприлин. Из растительных средств с этой целью применяют препараты валерианы, зверобоя, боярышника, настойку пиона, душицу, мелиссу, калину и др.;
– препараты, повышающие артериальное давление, – кофеин, мезатон, большинство растительных адаптогенов (настойка лимонника, родиолы розовой, женьшеня);
– препараты, влияющие на метаболизм в сердце, применяются для уменьшения болей и неприятных ощущений в области сердца: милдронат, рибоксин, настойка боярышника. При нарушениях ритма (увеличении частоты сердечных сокращений) показаны аспаркам, панангин, конкор, барбовал, корвалдин;
– при повышении внутричерепного давления – диакарб, лазикс (фуросемид), препараты петрушки, можжевельника, крапивы, мочегонные травы;
– вегетотропные препараты – белласпон, беллатаминал. Они обладают комбинированным действием, влияют и на психо-эмоциональное состояние, и на болевой синдром, и на потливость, снимают симптомы как со стороны симпатической, так и со стороны парасимпатической нервной системы. Также в качестве вегетотропного препарата может быть использован платифиллин;
– антиоксиданты – мексидол, кратал, витрум-антиоксидант, янтарная кислота;
– витамины — показаны как поливитаминные комплексы с общеукрепляющей целью, так и изолированный прием витаминов Е, А, С, группы В (нейровитан, мильгамма, неуробекс, нейрорубин);
– адаптогены – это группа лекарственных средств, повышающих стрессоустойчивость организма. Они обладают антиастеническим действием, способны повышать артериальное давление и тонус сосудов, повышают неспецифический иммунитет: женьшень, родиола розовая, лимонник, элеутерококк, заманиха, аралия, левзея сафлоровидная. Общетонизирующим действием обладают препараты, содержащие спирулину, фенхель, тимьян, ламинарию.
Вывод. Нарушения ВНС не только являются важной частью патогенеза многих заболеваний, а сами могут играть роль « пуcкового механизма » в развитии сложных болезней. В этой связи возникает необходимость использование дополнительный методов лечения на более ранних этапах нарушений ВНС с целью профилактики возможных осложнений, приводящих к снижению качества жизни населения