Кто такой врач перинатолог
Врач гинеколог-перинатолог: особенности специальности
Кто такой гинеколог-перинатолог
Перинатолог – это врач, который контролирует период беременности позднего срока (от 28 недель), а также состояние новорожденного до конца первой недели жизни. В задачу данного специалиста входит подготовка беременной женщины к родам, наблюдение, диагностика и коррекция периода вынашивания ребенка, а также диагностика врожденной патологии малыша.
Компетенция врача гинеколога-перинатолога
Врач-перинатолог следит за здоровьем женщины и подготавливает её к родам. Он также проводит регулярное обследование и диагностику, занятия коррекционного плана весь период вынашивания ребенка. В компетенцию врача данного направления медицины входит обнаружения врожденных нарушений и патологий, которые возникают в процессе родовой деятельности.
Какие органы в перечне врача-перинатолога, которыми он занимается
Перечень включает все системы и органы новорожденного ребенка.
Какими заболеваниями занимается врач-перинатолог
В список заболеваний, которыми занимается перинатолог входят:
В каких случаях следует обращаться к врачу гинекологу-перинатологу
Проблемы, которые вызывают перинатальные патологии, когда необходима помощь перинатолога таковы:
Лабораторные анализы и диагностика, которые может назначить врач гинеколог-перинатолог
Основной список анализов, которые следует пройти в перинатальный период, включает:
Полезные советы врача-перинатолога
В последние перед родами недели не стоит лежать на спине, поскольку матка имеет большой вес, поэтому давит на кровеносные сосуды (могут появиться отеки и головокружение). Лучше лежать на боку, подложив под ноги валик. Не подымайте в это время тяжести, не употребляйте много жидкости, правильно питайтесь и умеренно занимайтесь физическими нагрузками.
В период новорожденности связь между матерью и ребенком происходит через лактацию. Состав молока меняется с каждым днем, в зависимости от состояния малыша и обеспечивает его физиологические потребности.
Ребенка прикладывают по требованию (10-12 раз в сутки). Частые прикладывания усиливают выработку окситоцина и пролактина в организме мамы, что значительно снижает риск кровотечения и инфицирования, а также способствует лактации.
Рекомендации перинатолога связаны с укреплением здоровья новорожденного:
Пренатальная (дородовая) диагностика врожденной патологии плода
Рождение здорового ребенка – естественное желание каждой беременной женщины. Но, к сожалению, надежды на счастливое материнство не всегда оправдываются. Около 5% новорожденных имеют различные врожденные заболевания. Скрининг в 1 и во 2 триместрах беременности позволяет определить, насколько велик риск врожденной патологии у будущего ребенка.
В настоящее время существуют достаточно эффективные методы пренатальной (дородовой) диагностики многих заболеваний плода, которые можно выявить с 11 недели беременности. Своевременное проведение скрининговых обследований дает возможность определить большой спектр патологии плода и увидеть ультразвуковые признаки хромосомных аномалий.
Что такое ранний пренатальный скрининг и когда он проводится
Скрининг (от англ. «просеивание») – это совокупность исследований, позволяющих определить группы беременных, у которых существует риск рождения ребенка с хромосомными аномалиями и врожденными пороками. Но ранний скрининг – это только начальный, предварительный этап обследования, после которого женщинам, с выявленным риском врожденных аномалий, рекомендуется более детальное диагностическое обследование, которое точно подтвердит или исключит наличие патологии.
Что включает в себя ранний пренатальный скрининг
В комплексное обследование входят:
Полученные данные: анамнез, УЗИ и биохимические маркеры помещают в специально разработанную программу Astraia, которая рассчитывает риск рождения ребенка с врожденными аномалиями. Комбинация данных исследований увеличивает эффективность выявления плодов с синдромом Дауна и другими хромосомными заболеваниями.
Что такое программа Astraia
Astraia – это профессиональная программа, вычисляющая вероятность хромосомных аномалий у плода. Программа была разработана Фондом Медицины Плода (Fetal Medicine Foundation – FMF) в Лондоне и успешно апробирована на огромном клиническом материале во многих странах мира. Она постоянно совершенствуется под руководством ведущего специалиста в области пренатальной диагностики профессора Кипроса Николаидеса, в соответствии с последними мировыми достижениями в области медицины плода.
Специалист, проводящий ранний пренатальный скрининг, должен иметь международный сертификат FMF, дающий право на выполнение данной диагностики и работу с программой Astraia. Сертификат подтверждается ежегодно после статистического аудита проделанной за год работы и сдачи сертификационного экзамена. Таким образом обеспечивается высокая диагностическая точность полученных рисков.
Проведение раннего пренатального скрининга с помощью данной программы регламентировано приказом Министерства Здравоохранения РФ от 1 ноября 2012 г. № 572н «Об утверждении порядка оказания медицинской помощи по профилю «акушерство-гинекология» (за исключением использования вспомогательных репродуктивных технологий)».
Ранний пренатальный скрининг позволяет вычислить следующие риски:
Что оценивается при УЗИ в 1 триместре
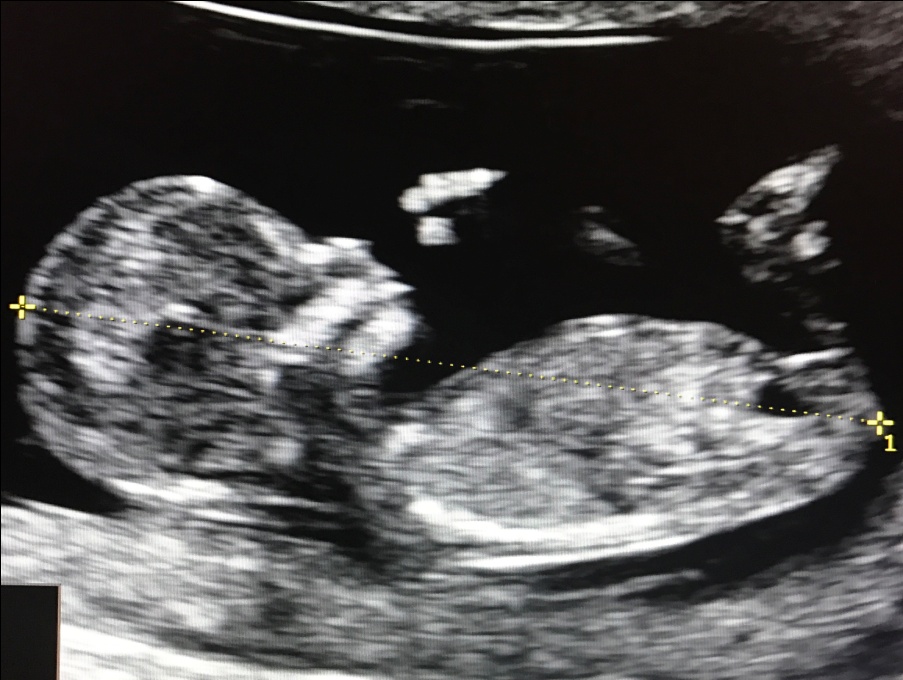
1. Копчико-теменной размер (КТР) плода
Правильное измерение КТР плода
2. Маркеры хромосомной патологии:
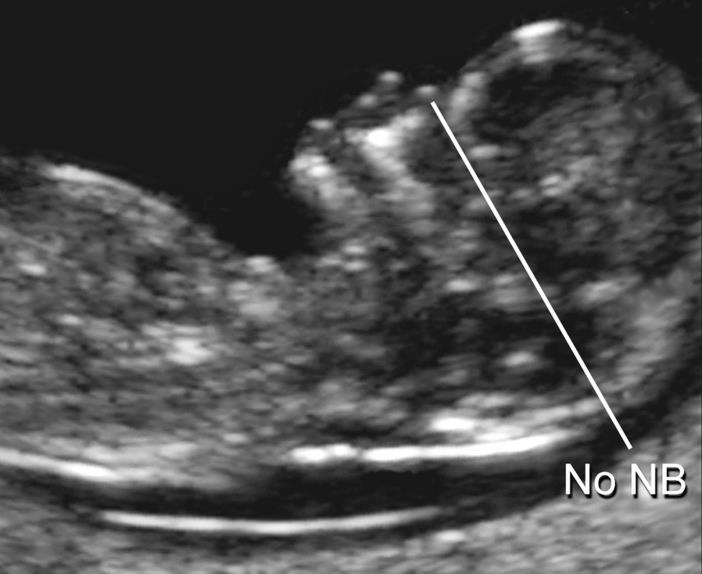
— толщина воротникового пространства (ТВП) – является основным признаком хромосомной патологии у плода. Патологической величиной считается увеличение ТВП больше 95-й процентили для каждого срока гестации. Каждое увеличение ТВП повышает риск существования хромосомной аномалии у плода.
ТВП в норме ТВР при патологии
— носовая кость. У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
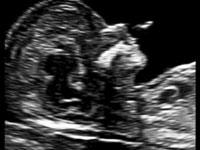
Нормальная носовая кость Отсутствие носовой кости
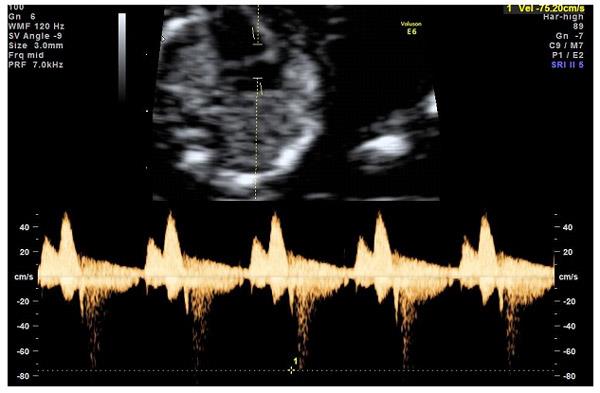
— кровоток в венозном протоке – это маленький сосуд в печени плода. При обратном (ретроградном) токе крови в данном сосуде можно предположить, что у плода хромосомный синдром, либо врожденный порок сердца.
Нормальный кровоток в венозном протоке
Но важно правильно получить этот кровоток и дать ему оценку. Для этого требуются определенные навыки и квалификация врача, которые подтверждаются ежегодной сертификацией FMF.
— кровоток через трикуспидальный клапан в сердце плода. Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
3. Анатомические структуры плода и исключение крупных врожденных пороков
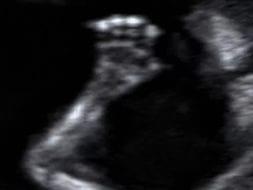
Ручка плода Мозг плода в виде “бабочки” в норме
4. Длина шейки матки
5. Стенки матки и придатков (яичников)
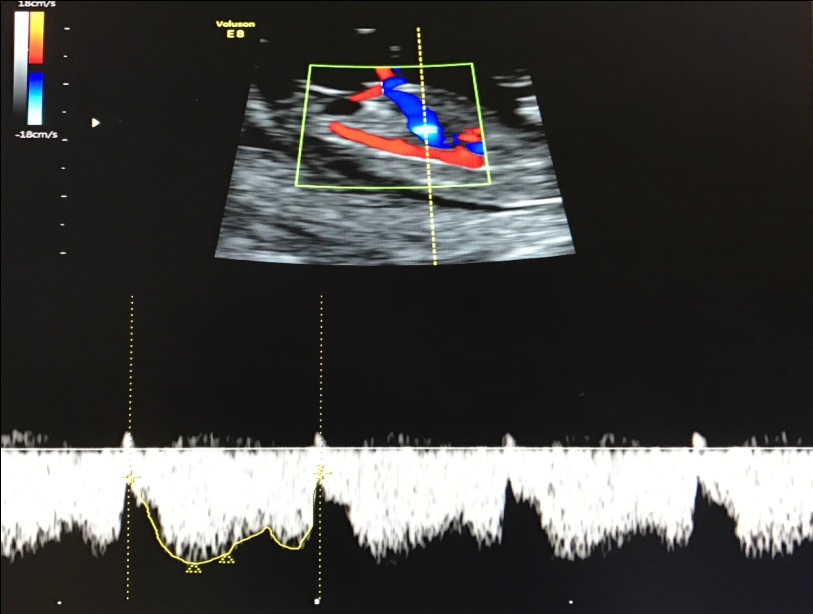
6. Кровоток в маточных артериях
УЗИ может проводиться как трансабдоминально, так и трансвагинально.
Что делать при высоком риске хромосомной патологии у плода
Если комплекс раннего пренатального обследования указывает на высокий риск врожденной патологии у плода, Вам будет рекомендована консультация генетика с последующей инвазивной диагностикой (биопсия ворсин хориона на сроке до 14 недель или амниоцентез, проводимый после 16 недель) и генетическим анализом. Именно генетический анализ точно определяет хромосомные заболевания и врожденные патологии у плода.
Что представляет собой скрининг во втором триместре беременности
Согласно приказу № 572н от 1.11.2012 г., второй скрининг состоит из ультразвукового исследования плода на сроке 18-21 неделя беременности. В этом возрасте кровь на биохимические маркеры уже не сдается. Плод имеет массу около 300-500 грамм и длину 20-25 см, и УЗИ позволяет детально проанализировать все анатомические структуры плода и выявить большинство пороков развития. Тогда же оценивается количество околоплодных вод, расположение и структура плаценты, длина шейки матки и др.
После проведения УЗИ на данных сроках беременности большинство вопросов пренатальной диагностики считаются закрытыми.
Надеемся, что эта информация поможет Вам лучше понять важность и необходимость скрининга в первом и втором триместрах беременности. В нашей клинике у Вас есть уникальная возможность пройти качественное обследование и получить максимально объективные данные о состоянии Вашего плода.
Перинатолог
Кто такой врач перинатолог?
Перинатолог — это специалист, контролирующий период беременности на поздних строках (от 28 недели) и состояние новорожденного ребенка до конца первой недели его жизни.
Что входит в компетенцию перинатолога?
Перинатолог следит за здоровьем беременной женщины, подготавливая ее к родам. Он проводит регулярные обследования, назначает необходимую диагностику и коррекционные занятия на протяжении всего перинатального периода. Также в компетенцию врача-перинатолога входит обнаружение врожденных патологий и нарушений, возникающих в процессе родов.
Что лечит врач-перинатолог?
Это все заболевания и патологии, которые возникают в перинатальный период.
Вот список самых основных:
Органы, лечением которых занимается перинатолог
Перинатолог лечит все органы и системы новорожденных детей.
Когда необходо обращаться к перинатологу?
Помощь перинатолога понадобится при всех патологических состояниях плода и новорожденного ребенка, возникающих в перинатальный период.
Среди основных проблем, вызывающих перинатальные патологии, следующие:
Какие анализы могут понадобиться?
Анализы, необходимость в которых может возникнуть в перинатальный период, очень велик, но основной список все же можно привести:
Если есть необходимость в дополнительных исследованиях, то доктор сам назначает их.
Виды возможных диагностических обследований
Диагностика в перинатальном периоде направлена на контроль за беременностью и новорожденным ребенком:
Конечно, это далеко не весь перечень диагностических исследований, представлены только некоторые из них.
ВИДЕО
Советы от врача-перинатолога
Советы будущим мамам на поздних сроках беременности
В последние перед родами недели внимательно отнеситесь к изменениям, которые произошли и происходят в вашем организме. В это время не стоит лежать на спине, ведь матка, уже имеющая внушительный вес, будет давить на кровеносные сосуды, что может вызвать отеки и головокружение. Лучше всего сейчас лежать на боку, подкладывая под колени валик. Не стоит таскать тяжести, выбивать ковры, приступать к ремонтам и так далее. Осадите «синдром гнездования» и набирайтесь сил — очень скоро они вам пригодятся. Остерегайтесь употребления слишком большого количества жидкости (объем не должен превышать 2 литра в день). Не забывайте также о правильном питании и умеренных физических нагрузках.
После родов
Ранний неонатальный период (1 неделя после рождения) характеризуется адаптивными процессами всех органов и систем к новым условиям жизни вне матки. В это время у ребенка могут наблюдаться такие явления, как убыток массы тела, токсическая эритема, половой криз, физиологическая желтуха. Для матери первые дни после родов тоже непростые — происходит очередная гормональная перестройка организма, сокращение матки, становление лактации. В этот непростой для ребенка и мамы период очень важно понимать, что чем теснее будет физическая, психоэмоциональная и иммунобиологическая связь новорожденного с мамой, тем благополучнее пройдет эта адаптация. Связь между ребенком и матерью в период новорожденности осуществляется через лактацию, ведь состав молока изменяется по дням и часам в зависимости от состояния ребенка, идеально обеспечивая все его потребности. Ребенка нужно прикладывать к груди по его требованию, а не расписанию (обычно это 10-12 раз в сутки). Такие частые прикладывания усилят выработку окситоцина и пролактина в организме матери, что значительно снизит риск инфицирования и кровотечения, а также поспособствует становлению лактации.

Полезной процедурой для новорожденного ребенка является массаж, состоящий из легких поглаживаний.
Кроме того, не стоит препятствовать двигательной активности малыша во время сна, туго пеленая его. Половину времени спящий ребенок проводит в движении, и это нормально. Ведь первые недели жизни ребенок спит практически все время, однако природа не может допустить того, чтобы это привело к проблемам с мышечным тонусом, отсюда такая активность во время сна.
Купание и воздушные ванны также очень важны для малыша. Эти процедуры являются хорошим стимулом для мышечной активности и закаливания.
Врач-перинатолог изучает перинатальный период (от 28 недели беременности, включающий период родов и заканчивающийся через 168 часов после рождения).
Что входит в компетенцию врача Перинатолога
Какими заболеваниями занимается Перинатолог
— Болезни легких: пневмопатия и синдром дыхательных нарушений, пневмония.
— Внутриутробные и неонатальные инфекции.
— Диабетическая фетопатия новорожденных.
— Гемолитическая болезнь новорожденных.
Какими органами занимается врач Перинатолог
Когда следует обращаться к Перинатологу
Патогенетические особенности болезни зависят от тяжести и длительности воздействия гипоксии. При кратковременной гипоксии включаются механизмы компенсации для улучшения оксигенации тканей плода. Тахикардия плода объясняется активизацией коры надпочечников, увеличением объема циркулирующей крови и числа эритроцитов. Увеличивается двигательная активность и частота дыхательных движений плода, что способствует компенсации гемодинимических нарушений.
Длительная гипоксия приводит к активизации анаэробного гликолиза и перераспределению кровотока для обеспечения функционирования жизненно важных органов. В свою очередь централизация кровотока усугубляет тканевой ацидоз и влечет к срыву компенсаторные возможности: истощению коры надпочечников, снижению минутного объема кровотока, гипотензии, брадикардии и шоку. Возникают синдром диссеминированного внутрисосудистого свертывания крови и нарушения электролитного обмена. Реологические и тканевые нарушения при гипоксии обусловливают различные проявления гипоксической болезни плода и новорожденного при поражении мозга, сердца, кишечника и других внутренних органов.
— Родовые повреждения центральной и периферической нервной системы.
— Натальная спинальная травма. К родовой травме спинного мозга относят кровоизлияния в спинной мозг и его оболочки, в эпидуральную клетчатку при надрыве или повышенной проницаемости сосудов, частичный или полный разрыв спинного мозга.
— Родовые повреждения костно-суставной системы.
— Родовые повреждения мягких тканей в виде небольших ссадин, повреждений и кровоизлияний в грудино-ключично-сосцевидную мышцу и кефалогематомы (кровоизлияния под надкостницу).
— Родовая травма органов брюшной полости. Наиболее часто повреждается печень, надпочечники и селезенка.
Клиническая картина обусловлена нарушением функции поврежденного органа и постгеморрагической анемией.
— Верхняя часть грудной клетки (при положении ребенка на спине) и передняя брюшная стенка синхронно участвуют в акте дыхания.
— Отсутствие втяжения межреберий на вдохе.
— Отсутствие втяжения мечевидного отростка грудины на вдохе.
— Отсутствие движения подбородка при дыхании.
— Отсутствие шумов на выдохе.
— Отсутствие синхронности или минимальное опущение верхней части грудной клетки при подьеме передней брюшной стенки на вдохе.
— Легкое втяжение межреберных промежутков на вдохе.
— Небольшое втяжение мечевидного отростка грудины на вдохе.
— Опускание подбородка на вдохе, рот закрыт.
— Экспираторные шумы («экспираторное хрюканье») слышны при аускультации грудной клетки.
— Заметное западение верхней части грудной клетки во время подъема передней брюшной стенки на вдохе.
— Заметное втяжение межреберных промежутков на вдохе.
— Заметное западение мечевидного отростка грудины на вдохе.
— Опускание подбородка на вдохе, рот открыт.
— Экспираторные шумы («экспираторное хрюканье») слышны при поднесении фонендоскопа ко рту или даже без фонендоскопа.
Когда и какие анализы нужно делать
Какие основные виды диагностик обычно проводит Перинатолог
Советы врача Перинатолога
Практические рекомендации по укреплению здоровья новорождённых.
1. В первые недели жизни ребёнка основное внимание нужно обращать на его двигательную активность во время сна. В этот период ребёнок спит почти всё время. Однако природа не может допустить такого безделья. И вот в дыхание спящего младенца периодически вплетается фаза длительного выдоха. Возникает дефицит кислорода, своеобразный «пусковой механизм» двигательной активности. Происходит рефлекторное подрагивание.
2. Самым ощутимым стимулом мышечной активности малыша является разница температур его тела и окружающей среды. Чем больше эта разница, тем активнее мышечный тонус, обеспечивающий нормальное развитие. Разумеется, разница температур должна быть ограничена рамками физиологического, адаптивного, стресса. Каждая мать, распеленав ребёнка, чувствует под рукой напряжение его мышц. Как только напряжение спало, воздушную ванну следует прекратить. Именно тонус мышц регламентирует длительность закаливающих процедур. Поначалу у физиологически незрелого ребёнка этот период не превышает 5-10 сек, у зрелого порой достигает 60 сек.
3. Купание занимает чрезвычайно важное место в жизни младенца. Во время этой процедуры необходимо развивать у ребёнка врождённую способность держаться на плаву. Для этого существует хорошо разработанная и оправдавшая себя методика обучения плаванию грудных детей.
4. Вся двигательная активность ребёнка должна осуществляться не по принуждению, а благодаря интересу к этой активности. В первые недели жизни такой интерес стимулируют двигательные рефлексы, вызванные раздражением подошв, пяток, пальцев, ладошек. Важно с первых недель жизни способствовать свободному развитию способностей малыша, помогая ему самостоятельно проявлять свою активность.
5. Полезная процедура и массаж ребёнка — лёгкие поглаживания его тельца. Но не следует ограничиваться только массажем малыша, нужно активно реализовывать и первые четыре рекомендации.




 [1]
[1]