Семинома яичка что это такое
Лечение рака яичек
Рак яичка – редкая злокачественная опухоль. В 95% случаев это семинома, ещё 5% случаев приходится на другие опухоли, которые называют несеминомными. Среди них встречаются тератомы, эмбриональноклеточный рак, реже – хорионкарциномы, лимфомы. В клинике СОЮЗ успешно излечивается большинство случаев рака яичка. После операции пациент сохраняет эректильную, эякуляторную и репродуктивную функцию.
Причины рака яичка
Факторы риска рака яичка:
Симптомы рака яичка
Симптомы рака яичка неспецифичны. Большинство признаков, перечисленных ниже, на самом деле вызваны другим заболеванием:
В редких случаях развивается гинекомастия (увеличение молочной железы). Это возможно, если опухоль продуцирует ХГЧ (хорионический гонадотропин человека).
Диагностика рака яичка
Скрининг рака яичка не проводится. Поводом для обследования пациента становится его обращение с симптомами заболевания.
Обычно УЗИ достаточно, чтобы диагностировать рак яичка. Практически любое плотное образование, обнаруженное в этой области, является злокачественной опухолью.
Лабораторная диагностика рака яичка:
Биопсия яичка не проводится, так как это может привести к распространению рака. Поэтому опухоль исследуют уже после хирургического удаления яичка.
В сомнительных случаях биопсия может быть выполнена. В таком случае она проводится непосредственно перед удалением яичка. Врач получает фрагмент ткани опухоли в ходе диагностической операции и отправляет на анализ. Если из лаборатории приходит заключение, что это рак, доктор сразу выполняет лечебную операцию.
Варианты диагностики распространенной формы заболевания:
Лечение рака яичка
Лечебная тактика зависит не только от стадии патологического процесса, но также от типа опухоли.
Основная операция для лечения любого варианта рака яичка – орхиэктомия. Она предполагает удаление яичка и семенного канатика.
Если патология выявлена на 1 стадии, этого достаточно для излечения патологии. Местные рецидивы опухоли практически не встречаются. В 15% случаев болезнь рецидивирует из регионарных лимфоузлов. В такой ситуации врачи проводят облучение и химиотерапию.
После орхиэктомии требуется наблюдение, чтобы вовремя выявить метастазы. Срок наблюдения составляет 10 лет. Если за это время рецидива нет, скорее всего, заболевание больше не вернется. В первый год требуются врачебные осмотры и лабораторные анализы 1 раз в 3 месяца, затем – 1 раз в 6 месяцев. С такой же периодичностью проводят КТ.
Некоторым пациентам с 1 стадией рака и всем пациентам со 2 стадией требуется удаление парааортальных лимфоузлов. В случае обнаружения раковых клеток в удаленных лимфоузлах, пациенту показаны 2-4 цикла химиотерапии. При некоторых несеминомных опухолях показания к химиотерапии могут быть определены по уровню онкомаркеров в крови.
Если лимфодиссекция не выполнена, узлы облучают радиацией. К ней более чувствительны семиномы. На 1 стадии достаточно 10-15 фракций (лечение проходит в течение 2-3 недель). На 2 стадии требуются более высокие дозы радиации для разрушения метастатических очагов в лимфоузлах.
На 3 стадии (для рака яичка она является последней) появляются отдаленные метастазы. Кроме удаления яичка, требуется также подавление или удаление метастатических очагов. Чаще всего они появляются в центральной нервной системе, легких и забрюшинных лимфоузлах. Для устранения метастатических опухолей используется радиотерапия (в основном при семиноме) или проводятся дополнительные операции. Иногда используются другие процедуры, такие как абляция опухолевых очагов или химиоэмболизация артерий, питающих опухоль.
Прогноз при раке яичка
Рак яичка в большинстве случаев имеет благоприятный прогноз. Пятилетняя выживаемость пациентов, в зависимости от стадии заболевания:
Куда обратиться при раке яичка
При подозрении на рак яичка, обратитесь в клинику СОЮЗ. Наши специалисты проведут эффективное лечение на любой стадии патологического процесса. Несколько причин, почему вам лучше обратиться именно в нашу клинику:
Воспользуйтесь формой записи на прием или позвоните по указанному на сайте номеру телефона, чтобы пройти диагностику и лечение рака яичка в нашей клинике.
Опухоли яичка
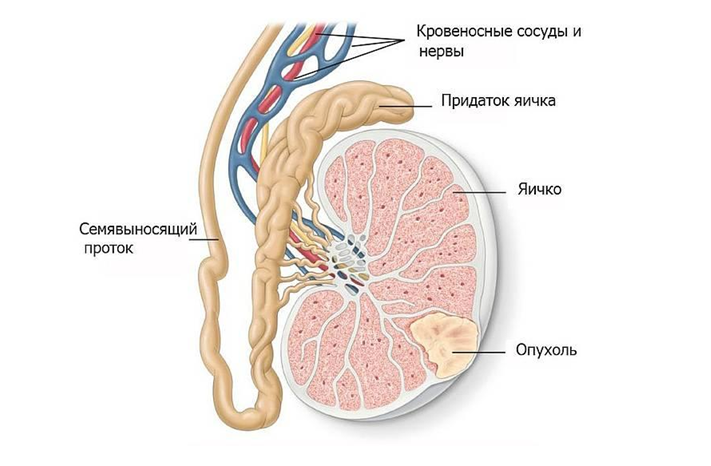
Опухоли яичка – группа образований, развивающаяся из тканей яичек (мужских половых желез, расположенных в мошонке). Опухоли яичка могут быть злокачественными и доброкачественными. Данный вид опухолей относится к визуализируемым и часто обнаруживается пациентами самостоятельно.
Частота злокачественных опухолей составляет до 90 % от всех случаев опухолей яичка. Доброкачественные опухоли яичка встречаются очень редко. Особенность доброкачественных опухолей – отсутствие быстрого роста, они длительно не метастазируют. Лечение доброкачественных опухолей заключается в хирургическом удалении образования.
Рак яичка чаще встречается в молодом возрасте (25-35 лет), являясь самой часто встречающейся опухолью у мужчин до 50 лет.
Виды опухолей яичка
Яички состоят из различных клеток, каждая из которых может стать основной для развития нескольких видов злокачественной опухоли. Знание о том, из каких клеток образовалась опухоль, достаточно важно, поскольку это влияет на выбор тактики лечения и прогноз заболевания.
Определение типа опухоли возможно посредством микроскопического изучения.
Классификация
Наиболее часто из всех опухолей яичка встречаются герминогенные опухоли, они развиваются из зародышевых клеток. Данные опухоли при правильной тактики возможно полностью излечить, однако важным условием является своевременное их обнаружение и лечение в профильном центре.
Герминогенные опухоли (составляют 95 % опухолей яичка)
Опухоли полового канатика и стромы ( Факторы риска развития опухолей яичка
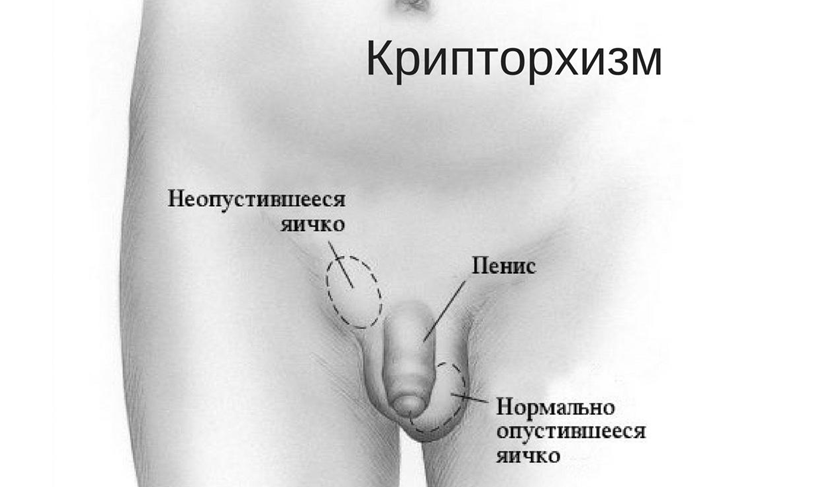
Однозначных факторов риска развития опухолей яичек не существует. К одной из наиболее вероятных причин относят крипторхизм – неопущение яичка. При нормальном развитии яички до рождения находятся в брюшной полости и к моменту рождения ребенка самостоятельно опускаются в мошонку. Примерно у 3 % детей одно или оба яичка могут не опуститься в мошонку. В таких случаях проводится оперативное вмешательство. Хирургическое лечение крипторхизма до пубертатного периода снижает риск развития опухолей яичка.
На увеличение вероятности развития опухоли яичка может повлиять профессиональная деятельность, считается, что у работников газовой, нефтяной промышленности, шахтеров и пожарных риск развития опухоли яичка повышен. Вероятность возникновения опухоли яичка среди белых мужчин в 5-10 раз превышает таковую у афроамериканских мужчин. У мужчин Азии и Африки риск возникновения опухоли яичка очень низкий. Травма и оперативное вмешательство на мочеполовых органах достоверно не увеличивают риск развития опухоли яичек.
Диагностика
Опухоль яичка может проявляться в виде безболезненного образования мошонки или яичка. Ниже в таблице указаны возможные симптомы.
При распространенном процессе больного могут беспокоить различные симптомы: кашель, одышка, боли в спине, головные боли, тошнота, рвота. Если у вас появились эти симптомы, то необходимо срочно обратиться к врачу-онкологу или урологу.
Симптомы опухоли яичка
Опухоль яичка может быть обнаружена пациентом или его половым партнером. При обнаружении любого образования в яичке необходимо срочно обратиться к врачу.
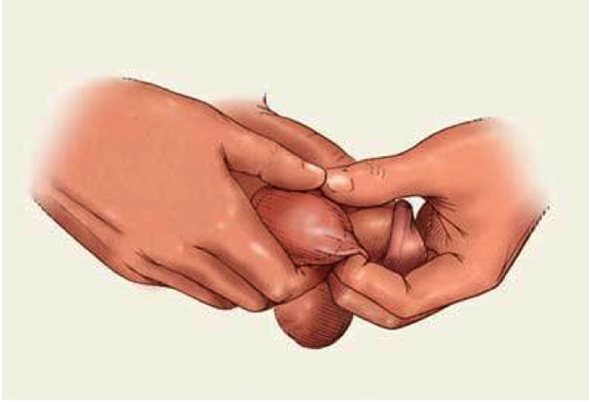
Для своевременного обнаружения опухоли яичка мы рекомендуем выполнять самообследование.
Чаще всего опухоли яичка путают с воспалительными заболеваниями. Эпидидимит – это воспаление придатка яичка, в большинстве случаев инфекционного характера, требующее проведения противовоспалительной терапии. Если болезненность, отек сохраняются после курса лечения, включающего антибиотики, необходима дальнейшая диагностика.
Обследование пациента на приеме у врача начинается с осмотра. Врач проведет процедуру осмотра, пальпацию грудной клетки на предмет гинекомастии (увеличение молочных желез), брюшной полости, яичек, оценит состояние паховых и периферических лимфатических узлов.
Инструментальные методы
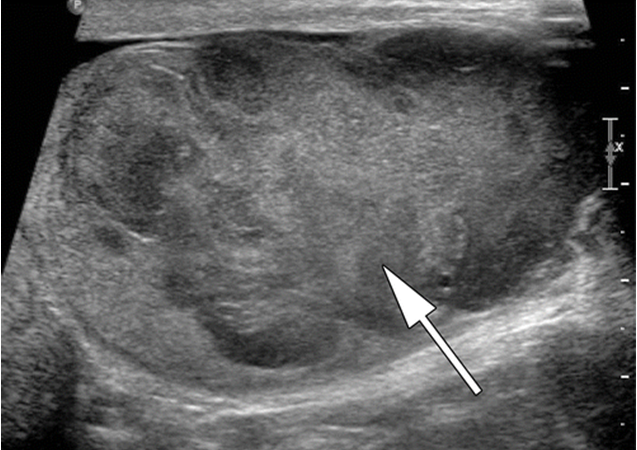
Ультразвуковое исследование (УЗИ) мошонки является предпочтительным начальным визуализирующим исследованием для оценки образования яичка. УЗИ может подтвердить наличие новообразования, определить его расположение и оценить состояние противоположного яичка (рис. 4). Чувствительность метода достаточно высокая – от 92 % до 98 %.
Компьютерная томография органов грудной клетки, брюшной полости, малого таза используются для оценки распространения опухолевого процесса (рис.5).
Как дополнительная диагностическая процедура, может быть использована магнитно-резонансная томография головного мозга.
Наличие опухолевого образования в яичке, выявленное при УЗИ, повышенный уровень опухолевых маркеров (всех или одного из них) требуют немедленного направления пациента на оперативное лечение в специализированный онкологический центр.
При обнаружении первичной опухоли в забрюшинном пространстве необходимо пройти полное обследование, предусмотренное для опухоли яичка.
Стадии
При обнаружении злокачественной опухоли необходимо выяснить, насколько распространился опухолевый процесс, то есть определить стадию заболевания. От этого зависит дальнейшее лечение.
Доброкачественные опухоли яичка не стадируются.
Стадии злокачественного заболевания варьируются от I до III. Самая ранняя стадия рака яичка — это стадия 0 (или неоплазия зародышевых клеток in situ). Выделяют III стадии злокачественной опухоли яичка. В зависимости от стадии заболевания, прогностических признаков (уровень опухолевых маркеров, наличие вторичных опухолевых изменений в органах), согласно разработанным стандартам, принимается решение о лечебной тактике.
Лечение
Лечение пациентов с диагностированными злокачественными опухолями яичка должно проводиться в специализированном центре у онкологов, имеющих большой опыт ведения больных с данным заболеванием.
Если у вас или у вашего близкого появились симптомы, подозрительные на опухоль яичка, необходимо незамедлительно обратиться к врачу.
Хирургическое лечение
Хирургический метод является первичным этапом в лечении всех видов опухолей яичка. На первом этапе при обнаружении опухоли проводят операцию по удалению яичка (орхфуникулэктомию). Как правило, проводится радикальная паховая орхфуникулэктомия (хирургическое удаление яичка). Операция носит лечебно-диагностический характер, поскольку помимо удаления опухоли, позволяет установить морфологический диагноз (определить разновидность опухоли), что необходимо для определения дальнейшей тактики.
Радикальная паховая орхфуникулэктомия
Операция по удалению яичка при раке называется радикальной паховой орхфуникулэктомией. Опухоль удаляется вместе с яичком и семенным канатиком.
Орхфуникулэктомия может быть отложена, если пациент находится в крайне тяжелом состоянии (в этом случае лечение начинают с химиотерапии по жизненным показаниям).
После получения гистологического заключения о характере опухоли, данных обследования: КТ грудной клетки, брюшной полости, КТ/МРТ малого таза, уровень опухолевых маркеров, проводится стадирование, определение прогноза, и командой специалистов принимается решение о лечебной тактике.
При планировании химиотерапии необходимо обсудить с врачом риск нарушения фертильности и необходимость криоконсервации спермы. Процедура должна быть выполнена до начала химиотерапии.
Химиотерапия
Химиотерапия является одним из основных методов лечения при злокачественных опухолях яичка. Данные опухоли обладают высокой чувствительностью к химиотерапии, и полное излечение возможно даже при большом распространении опухолевого процесса. Химиотерапия не используется для лечения доброкачественных опухолей яичка.
Химиотерапия обычно проводится циклами длительностью 3 недели. При злокачественных опухолях яичка очень важно строго соблюдать интервалы между циклами химиотерапии.
Схема и длительность лечения зависят от стадии заболевания, группы прогноза, лечения, полученного ранее, и индивидуальных особенностей пациента.
Возможные побочные эффекты химиотерапии
Химиопрепараты действуют на быстро растущие клетки, делящиеся опухолевые клетки. Но при этом химиотерапия повреждает нормальные ткани организма, такие как клетки костного мозга (где образуются новые клетки крови), слизистой оболочки полости рта, кишечника и волосяных фолликулов. Побочные эффекты химиотерапии зависят от типа и дозы используемых лекарств и продолжительности лечения. Чаще всего из осложнений встречаются: снижение показателей крови (снижение уровня лейкоцитов, нейтрофилов, гемоглобина, тромбоцитов), выпадение волос, стоматит (воспаление слизистой полости рта: отечность, покраснение, появление налетов, язв), тошнота и рвота, слабость, диарея, снижение аппетита.
Большинство побочных эффектов кратковременны и проходят через некоторое время после окончания лечения, но некоторые из них могут длиться долгое время, такие как потеря слуха, повреждение почек или легких. Поэтому химиотерапия должна проводиться по абсолютным показаниям в соответствии с разработанными рекомендациями, и больной в течение длительного времени должен быть под наблюдением онколога.
После проведения химиотерапии и обследования обсуждается вопрос об удалении оставшихся опухолевых очагов. Одним из видов оперативного лечения является удаление забрюшинных лимфатических узлов (забрюшинная лимфодиссекция).
В зависимости от типа опухоли и стадии заболевания лимфатические узлы вокруг крупных кровеносных сосудов (аорта и нижняя полая вена) могут быть удалены после проведения химиотерапии. Не всем пациентам с опухолью яичка необходимо удалять лимфатические узлы, поэтому важно обсудить это (и возможные варианты) со своим врачом. Это сложная и долгая операция. В большинстве случаев делается большой разрез посередине живота для возможности удаления лимфатических узлов. Удаление забрюшинных лимфатических узлов должно выполняться хирургом, который делает это часто. Опыт имеет большое значение.
Последствия лимфодиссекции
Удаление забрюшинных лимфатических узлов – серьезная операция. Она не вызывает импотенции, у мужчин сохраняется эректильная функция. Но во время данной операции могут повреждаться некоторые нервы, контролирующие эякуляцию. Если эти нервы повреждаются, то когда мужчина эякулирует, сперма не выходит через уретру, а уходит обратно в мочевой пузырь. Это называется ретроградной эякуляцией, данное осложнение может затруднить отцовство.
При распространенном процессе (когда есть метастазы в других органах) для получения наилучшего результата и снижения риска возврата заболевания могут проводиться различные виды операций с целью удаления всех опухолевых очагов. Если оставшиеся опухолевые очаги не удаляются или удаляются не полностью, риск возврата заболевания увеличивается в несколько раз.
Чаще операция успешна, когда ее проводят опытные врачи.
Лучевая терапия
Лучевая терапия при опухолях яичка в настоящий момент практически не используется, так как имеет низкую эффективность. Применение лучевой терапии может использоваться в качестве локального (местного) контроля при метастазах в головном мозге.
Фертильность
Злокачественные опухоли яичка наиболее часто возникают у мужчин репродуктивного, молодого возраста, когда они заводят семью и детей. При проведении химиотерапии возникает высокий риск нарушения фертильности, поэтому необходимо до начала лечения обсудить с лечащим врачом необходимость криоконсервации спермы. Криоконсервация спермы – метод хранения эякулята, который подразумевает его замораживание (чаще всего в жидком азоте), с последующим восстановлением функций сперматозоидов после размораживания. Криоконсервация должна быть выполнена до начала химиотерапии.
Обследование перед проведением криоконсервации:
Наблюдение
Все пациенты со злокачественной опухолью яичек должны тщательно длительно наблюдаться – до 10-15 лет после первичного лечения, так как, несмотря на проведенное лечение, остается риск развития рецидива заболевания. Риск рецидива опухоли наиболее высок в течение двух лет после первичного лечения.
Последующее наблюдение включает сбор анамнеза, осмотр, опухолевые маркеры, УЗИ мошонки с эластографией, пахово-подвздошных областей, брюшной полости и забрюшинного пространства, рентгенографию органов грудной клетки. График наблюдения зависит от стадии заболевания. При обнаружении рецидива варианты лечения включают химиотерапию, хирургическое лечение.
Прогноз
Достижения в лечении рака яичек являются одними из величайших достижений современной медицины. Сегодня излечение достижимо у 95 % всех пациентов с опухолями яичек, у 80 % пациентов с распространенной формой заболевания. Несмотря на это, метастатическая форма опухоли остается неизлечимой примерно у 10 % пациентов. Прогноз зависит от гистологического типа рака яичка, распространенности опухолевого процесса, проводимого лечения. В некоторых регионах Российской Федерации выживаемость пациентов с опухолью яичек достигает всего 60 %. Это связано с различными причинами (редкость опухоли, поздняя обращаемость пациентов, низкая осведомленность врачей).
НМИЦ онкологии им. Н. Н. Петрова является специализированным центром по лечению опухолей яичка с многолетним опытом терапии данной группы онкологических заболеваний. В нашем Центре работает команда высококвалифицированных профессионалов – врачей-онкологов, включая хирургов (урологов, торакальных и абдоминальных хирургов), специалистов по лекарственной терапии взрослых и детей (химиотерапевтов, онкопедиатров), лучевой диагностике, морфологов, анестезиологов, реаниматологов, радиологов. Тактика ведения каждого пациента с опухолью яичка неоднократно обсуждается мультидисциплинарной командой.
Если у вас или у вашего близкого появились симптомы, подозрительные на опухоль яичка, необходимо незамедлительно обратиться к врачу. Учитывая высокий процент полного излечения данной группы заболеваний, высокую эффективность лекарственной терапии, в нашем Центре вы сможете оперативно получить всю необходимую помощь у специалистов, имеющих большой опыт в лечении этой патологии.
Список использованной литературы:
Герминогенные опухоли у мужчин
МКБ 10: C38/C48/С62
Возрастная категория: взрослые
Год утверждения: 2018 (пересмотр каждые 3 года)
Ассоциация онкологов России
Российское общество клинической онкологии
Научным советом Министерства Здравоохранения Российской Федерации
Ключевые слова
Опухоль желточного мешка
Список сокращений
ГКСФ – гранулоцитарный колониестимулирующий фактор
КТ – компьютерная томография
ПЭТ-КТ — позитронно-эмиссионная томография, совмещенная с КТ
УЗИ — ультразвуковое исследование
Термины и определения
Новые термины и определения не используются в рекомендациях.
1.Краткая информация
1.1 Определение
Герминогенные опухоли – группа злокачественных опухолей, исходящих из герминативного эпителия.
1.2 Этиология
Причина возникновения герминогенных опухолей до сих пор четко не установлена. Сообщается о повышении риска возникновения опухолей при экзогенной гиперэстрогении (внутриутробной на фоне гестозов, поступление с пищей фитоэстрогенов) (1). Факторами, ассоциированными с возникновением герминогенных опухолей, являются крипторхизм (риск повышается в 5-10 раз), бесплодие (риск повышается в 10-20 раз), синдром тестикулярной дисгенезии, наличие герминогенной опухоли у родственника первой степени родства (риск повышается в 5-10 раз) (2) (3) (4).
1.3 Эпидемиология
Герминогенные опухоли являются редким заболеванием, составляя около 0,5% от всех опухолей у мужчин. Однако в возрастной группе 20-25 лет наряду с лимфомами являются наиболее частыми злокачественными новообразованиями. В ≈90% они локализуются в яичке (составляя до 95% всех злокачественных опухолей яичка), реже в забрюшинном пространстве, переднем средостении или головном мозге. Данных по эпидемиологии герминогенных опухолей внегонадной локализации в РФ нет. В 2012 году в России зарегистрировано 1330 новых случаев опухолей яичка и одновременно умерло по этой причине 400 больных, что в несколько раз хуже, чем в странах Западной Европы (5).
1.4 Кодирование по МКБ 10
Злокачественное новообразование сердца, средостения и плевры (C38):
C38.1 Переднего средостения;
C38.2 Заднего средостения;
C38.3 Средостения неуточненной части;
C38.8 Поражение сердца, средостения и плевры, выходящее за пределы одной и более вышеуказанных локализаций.
Злокачественное новообразование забрюшинного пространства и брюшины (C48):
C48.0 Забрюшинного пространства;
C48.8 Поражение забрюшинного пространства и брюшины, выходящее за пределы одной и более вышеуказанных локализаций.
Злокачественное новообразование яичка (C62):
C62.0 Неопустившегося яичка;
C62.1 Опущенного яичка;
C62.9 Яичка неуточненное.
1.5 Классификация
1.5.1 Международная гистологическая классификация ВОЗ (2013)
9061/3 Семинома, БДУ (С62._)
9062/3 Семинома, анапластическая (С62._)
9063/3 Сперматоцитарная семинома (С62._)
9064/2 Внутриканальцевые (интратубулярные) злокачественные зародышевые клетки (С62._)
9065/3 Герминогенная опухоль, несеминомная (С62._)
9070/3 Эмбриональный рак, БДУ
9071/3 Опухоль желточного мешка
9080/0 Тератома, доброкачественная
9080/1 Тератома, БДУ
9080/3 Тератома, злокачественная, БДУ
9082/3 Злокачественная тератома, недифференцированная
9083/3 Злокачественная тератома, промежуточная
9084/0 Дермоидная киста, БДУ
9084/3 Тератома со злокачественной трансформацией
9085/3 Смешанная герминогенная опухоль
1.6 Стадирование
1.6.1 Стадирование опухолей яичка по системе TNM7 (2009)
Т – Первичная опухоль
За исключением pTis и pT4, когда для целей классификации выполнение орхофуникулэктомии (ОФЭ) не является абсолютно необходимым, степень распространения первичной опухоли классифицируется после ОФЭ.
Критерий pT:
pTX – Недостаточно данных для оценки первичной опухоли (без ОФЭ применяется категория pTх);
pTis – Внутрипротоковая герминогенная неоплазия неклассифицированного типа (ВГННТ, бывшая carcinoma in situ);
pT1 – Опухоль ограничена яичком и придатком без сосудистой / лимфатической инвазии, опухоль может врастать в белочную оболочку яичка, но не во влагалищную оболочку;
pT2 – Опухоль ограничена яичком и придатком, имеется сосудистая / лимфатическая инвазия, или опухоль прорастает через белочную оболочку яичка и врастает во влагалищную оболочку;
pT3 – Опухоль распространяется на семенной канатик с или без сосудистой/лимфатической инвазии;
pT4 – Опухоль распространяется на мошонку с или без сосудистой /лимфатической инвазии.
N – Регионарные лимфатические узлы
К регионарным относятся забрюшинные и подвздошные лимфоузлы. Паховые лимфоузлы являются для опухолей яичка отдаленными и поражаются редко. Однако, если у пациента нормальные пути лимфооттока были нарушены вследствие ранее выполненных оперативных вмешательств в паховой области (низведение яичка, грыжесечение и др.), то метастазы в паховые лимфоузлы в данном случае стадируются как регионарные.
Клиническая оценка:
NX – Недостаточно данных для оценки состояния регионарных лимфатических узлов;
N0 – Нет признаков поражения метастазами регионарных лимфатических узлов;
N1 – Имеются метастазы в одном или нескольких лимфатических узлах до 2см в наибольшем измерении;
N2 – Имеются метастазы в одном или нескольких лимфатических узлах до 5см в наибольшем измерении;
N3 – Имеются метастазы в лимфатических узлах более 5см в наибольшем измерении.
Патоморфологическая оценка:
pNX – Недостаточно данных для оценки регионарных лимфатических узлов;
pN0 – Метастазы в регионарных лимфатических узлах отсутствуют;
pN1 – Имеются метастазы до 2см в наибольшем измерении с поражением до 5 узлов;
pN2 – Имеются метастазы до 5см в наибольшем измерении с поражением до 5 узлов или распространение опухоли за пределы узла;
pN3 – Метастазы в лимфатических узлах более 5см в наибольшем измерении.
М – Отдаленные метастазы:
МХ – Недостаточно данных для определения отдаленных метастазов;
М0 – Нет признаков отдаленных метастазов;
М1 – Имеются отдаленные метастазы:
М1а – Поражены метастазами нерегионарные лимфатические узлы или легкие;
М1b – Другие отдаленные метастазы.
S – Опухолевые маркеры сыворотки крови:
Sх – Невозможна оценка маркеров сыворотки;
S0 – Уровни маркеров соответствуют норме;
S1 – ЛДГ 10xN или ХГЧ >50,000 (мМЕ/мл) или АФП >10,000 (МЕ/мл).