Шеечная беременность что делают врачи
Особенности тактики ведения при шеечной беременности
Диагноз внематочной беременности с помощью ультразвукового исследования представляет известные трудности. Однако в настоящее время практически не существует неинвазивных и абсолютно безопасных методов, которые по информативности могли бы конкурировать с ультразвуковым исследованием.
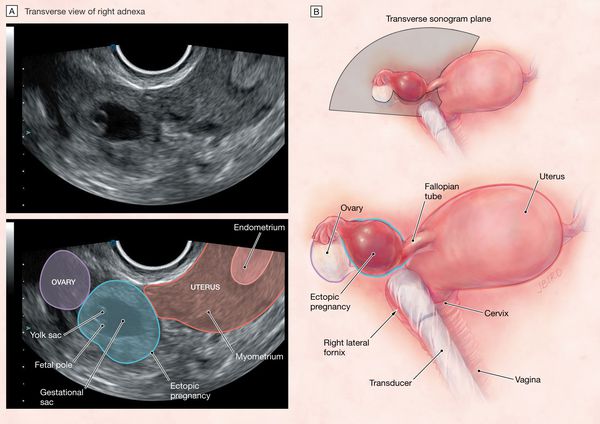
По методу локализации плодного яйца внематочная беременность бывает: трубная, шеечная, яичниковая, брюшная. На долю трубной беременности приходится до 90% случаев. Шеечная и шеечно-перешеечная беременность встречается достаточно редко. Но за последний год я наблюдала три случая шеечной беременности. Ультразвуковая диагностика этой беременности не представляет собой большой трудности. Уникальность этих случаев в том, что пациентам произведена органосохраняющая операция, тем самым сохранена их детородная функция. Как правило, при диагнозе шеечной и шеечно-перешеечной беременности производится оперативное лечение, объем операции лапаротомия тотальная гистерэктомия. В литературе встречаются единичные случаи сохранения матки при шеечной беременности, удаленной путем лазерной вапоризации.
В ходе эхографического исследования пациентки Б., установлено, что тело матки нормальных размеров, миометрий с однородной структурой; эндометрий 8 мм однородный, повышенной эхогенности. Шейка матки обычных размеров, по передней стенке, ближе к внутреннему зеву визуализируется плодное яйцо в Ø 10 мм, с эмбрионом (КТР-4мм; СБ+), желточный мешок Ø 1,8 см, что соответствует 5-6 неделям беременности. Справа в яичнике желтое тело Ø 22мм. В режиме ЦДК вокруг плодного яйца хорошо выражен кровоток JR-0,58. Незаинтересованный участок шейки матки до серозного слоя 4 мм.
При эхографическом исследовании пациентки В., матка несколько больше нормы, миометрий не изменен, эндометрий 7,5 мм повышенной эхогенности. Шейка матки утолщена в среднем отделе. По передней стене в среднем отделе визуализируется плодное яйцо в Ø 14мм. С эмбрионом (КТР-4мм; СБ+), желточный мешок Ø 22мм – на 6 недель беременности.
В режиме ЦДК – хорошо выражен кровоток в проекции плодного яйца. JR-0,52. Неизмененный участок шейки матки до наружного слоя 4 мм.
При эхографическом исследовании пациентки П., матка увеличена до 6-7 недель беременности, миометрий не изменен, эндометрий 9 мм, с участками десквамации. Шейка матки утолщена в шеечно-перешеечном отделе; там же по задней стенке визуализируется плодное яйцо Ø 16 мм на 6-7 недель беременности. Виден эмбрион без сердечной деятельности (КТР-8 мм).
В режиме ЦДК выражен кровоток вокруг плодного яйца, JR-0,6. Неизмененный участок шейки до наружного слоя 1-2 мм.
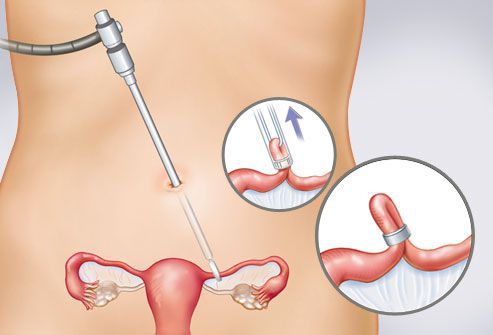
Новая тактика ведения заключается в химиотерапии метотрексатом (по схеме) под контролем лабораторных данных и мониторинга ультразвукового исследования, с последующим выскабливанием полости матки и цервикального канала. Для профилактики кровотечения перед выскабливанием прошивались влагалищные ветви маточной артерии.
Мониторинг ультразвуком проводился через 3-5 дней после начала лечения. Под действием метотрексата сердечная деятельность эмбрионов останавливалась, васкуляризация вокруг плодного яйца снижалась JR-0.58; 06; 0,62. Регрессия беременности так же контролировалась снижением цифр хорионического гонадотропина в крови.
После выскабливания полости матки через 3-4 дня проводилось контрольное эхографическое исследование.
У пациенток Б. и В. в месте локализации плодного яйца – участки неоднородной структуры без деформации анатомических линий шейки матки.
У пациентки П., при шеечно-перешеечной беременности (и большем сроке беременности) в проекции ранее находившегося плодного яйца – определялось ложе 18х16мм с неоднородным содержанием, в режиме ЦДК – аваскулярно. Это было расценено как гематоцервикс (скопление крови в ложе). Учитывая данные УЗИ и жалоб больной на ноющие боли внизу живота, мажущие кровянистые выделения – произведена бережная ревизия цервикального канала, удалены сгустки крови. При мониторинге данной пациентки через 1 месяц, размеры шейки матки пришли в норму, в проекции места имплантации плодного яйца определяется неоднородность структуры (в виде линейных участков повышенной эхогенности). В режиме ЦДК кровоток в виде единичных локусовJR-0,62.
Органосохраняющие операции при шеечной беременности возможны в ранних сроках беременности. А диагностика их возможна только с помощью эхографии, которая дает врачу гинекологу всю необходимую информацию о сроке беременности, ее состоянии, локализации, кровоснабжении. Осмотр в динамике помогает определить дальнейшую тактику ведения пациентки.
Иванова В.С., Егорова Ж.К. Эхографическая картина шеечно-перешеечной беременности. Ультразвуковая диагностика акуш.гинек.педит. – 1996. – сс.20-22.
Белозерова Т.А., Семятов С.Д. Ультразвуковая диагностика внематочной беременности. Ультразвуковая диагностика. –1997-.№4 – сс.7-10.
Лейтис Н.А., Пак Н.В., Климатова Е.И.,
МБУЗ «Городская клиническая больница №4»
Особенности тактики ведения при шеечной беременности
Диагноз внематочной беременности с помощью ультразвукового исследования представляет известные трудности. Однако в настоящее время практически не существует неинвазивных и абсолютно безопасных методов, которые по информативности могли бы конкурировать с ультразвуковым исследованием.
По методу локализации плодного яйца внематочная беременность бывает: трубная, шеечная, яичниковая, брюшная. На долю трубной беременности приходится до 90% случаев. Шеечная и шеечно-перешеечная беременность встречается достаточно редко. Но за последний год я наблюдала три случая шеечной беременности. Ультразвуковая диагностика этой беременности не представляет собой большой трудности. Уникальность этих случаев в том, что пациентам произведена органосохраняющая операция, тем самым сохранена их детородная функция. Как правило, при диагнозе шеечной и шеечно-перешеечной беременности производится оперативное лечение, объем операции лапаротомия тотальная гистерэктомия. В литературе встречаются единичные случаи сохранения матки при шеечной беременности, удаленной путем лазерной вапоризации.
В ходе эхографического исследования пациентки Б., установлено, что тело матки нормальных размеров, миометрий с однородной структурой; эндометрий 8 мм однородный, повышенной эхогенности. Шейка матки обычных размеров, по передней стенке, ближе к внутреннему зеву визуализируется плодное яйцо в Ø 10 мм, с эмбрионом (КТР-4мм; СБ+), желточный мешок Ø 1,8 см, что соответствует 5-6 неделям беременности. Справа в яичнике желтое тело Ø 22мм. В режиме ЦДК вокруг плодного яйца хорошо выражен кровоток JR-0,58. Незаинтересованный участок шейки матки до серозного слоя 4 мм.
При эхографическом исследовании пациентки В., матка несколько больше нормы, миометрий не изменен, эндометрий 7,5 мм повышенной эхогенности. Шейка матки утолщена в среднем отделе. По передней стене в среднем отделе визуализируется плодное яйцо в Ø 14мм. С эмбрионом (КТР-4мм; СБ+), желточный мешок Ø 22мм – на 6 недель беременности.
В режиме ЦДК – хорошо выражен кровоток в проекции плодного яйца. JR-0,52. Неизмененный участок шейки матки до наружного слоя 4 мм.
При эхографическом исследовании пациентки П., матка увеличена до 6-7 недель беременности, миометрий не изменен, эндометрий 9 мм, с участками десквамации. Шейка матки утолщена в шеечно-перешеечном отделе; там же по задней стенке визуализируется плодное яйцо Ø 16 мм на 6-7 недель беременности. Виден эмбрион без сердечной деятельности (КТР-8 мм).
В режиме ЦДК выражен кровоток вокруг плодного яйца, JR-0,6. Неизмененный участок шейки до наружного слоя 1-2 мм.
Новая тактика ведения заключается в химиотерапии метотрексатом (по схеме) под контролем лабораторных данных и мониторинга ультразвукового исследования, с последующим выскабливанием полости матки и цервикального канала. Для профилактики кровотечения перед выскабливанием прошивались влагалищные ветви маточной артерии.
Мониторинг ультразвуком проводился через 3-5 дней после начала лечения. Под действием метотрексата сердечная деятельность эмбрионов останавливалась, васкуляризация вокруг плодного яйца снижалась JR-0.58; 06; 0,62. Регрессия беременности так же контролировалась снижением цифр хорионического гонадотропина в крови.
После выскабливания полости матки через 3-4 дня проводилось контрольное эхографическое исследование.
У пациенток Б. и В. в месте локализации плодного яйца – участки неоднородной структуры без деформации анатомических линий шейки матки.
У пациентки П., при шеечно-перешеечной беременности (и большем сроке беременности) в проекции ранее находившегося плодного яйца – определялось ложе 18х16мм с неоднородным содержанием, в режиме ЦДК – аваскулярно. Это было расценено как гематоцервикс (скопление крови в ложе). Учитывая данные УЗИ и жалоб больной на ноющие боли внизу живота, мажущие кровянистые выделения – произведена бережная ревизия цервикального канала, удалены сгустки крови. При мониторинге данной пациентки через 1 месяц, размеры шейки матки пришли в норму, в проекции места имплантации плодного яйца определяется неоднородность структуры (в виде линейных участков повышенной эхогенности). В режиме ЦДК кровоток в виде единичных локусовJR-0,62.
Органосохраняющие операции при шеечной беременности возможны в ранних сроках беременности. А диагностика их возможна только с помощью эхографии, которая дает врачу гинекологу всю необходимую информацию о сроке беременности, ее состоянии, локализации, кровоснабжении. Осмотр в динамике помогает определить дальнейшую тактику ведения пациентки.
Иванова В.С., Егорова Ж.К. Эхографическая картина шеечно-перешеечной беременности. Ультразвуковая диагностика акуш.гинек.педит. – 1996. – сс.20-22.
Белозерова Т.А., Семятов С.Д. Ультразвуковая диагностика внематочной беременности. Ультразвуковая диагностика. –1997-.№4 – сс.7-10.
Лейтис Н.А., Пак Н.В., Климатова Е.И.,
МБУЗ «Городская клиническая больница №4»
Шеечная беременность что делают врачи
Брюшная беременность возникает с частотой приблизительно 10 случаев на 100 000 живорождений и 9 случаев на 1000 внематочных беременностей.
Наиболее распространенным местом имплантации бывает дагласов карман, хотя возможна локализация и в других участках брюшной полости, включая печень, селезенку, сальник. Есть гипотеза, что брюшная беременность возникает в результате отторжения трубной беременности и выхода плодного яйца из фаллопиевой трубы, с последующей реимплантацией зародыша на близлежащем участке брюшины.
Хотя традиционный доступ при перитонеальной беременности — лапаротомия, ранняя диагностика с помощью УЗИ иногда позволяет применить более щадящие методы лечения. Недавние отчеты описывают успешное лечение перитонеальной беременности при лапароскопическом доступе, иногда с применением вспомогательной дозы метотрексата.
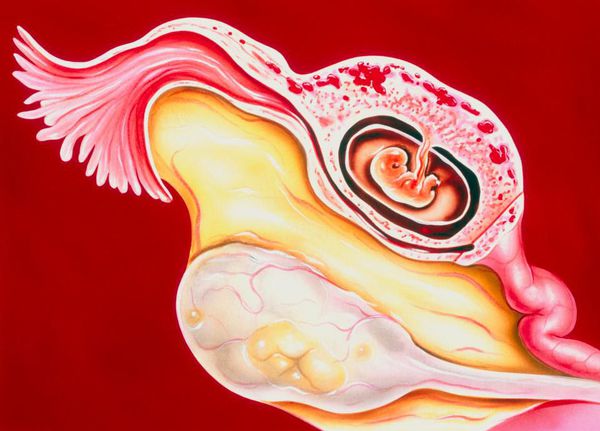
Шеечная беременность. Частота шеечной беременности составляет приблизительно от 1 на 1000 до 1 на 18 000 всех случаев беременности. Структурно шейка матки на 90% состоит из коллагеновых волокон и лишь небольшого количества мышечной ткани и обильно кровоснабжается. В результате ткань шейки матки почти не способна уменьшить возникшее в ней кровотечение благодаря спазму собственной мускулатуры.
При самопроизвольном отторжении или терапевтическом удалении шеечной беременности может возникнуть сильное кровотечение, если не предпринять меры предосторожности.
Перед началом хирургического лечения путем выскабливания существенный риск кровотечения после отторжения продуктов беременности можно минимизировать окклюзией кровеносных сосудов, по отчетам успешно достигаемой трансвагинальным наложением лигатур на шеечные ответвления маточных артерии или ангиографической эмболизацией маточных артерий. Артериальная рентгенографическая эмболизация имеет то преимущество, что она менее инвазивна, чем трансвагинальная перевязка артерий.
Самым распространенным хирургическим подходом при шеечной беременности служит выскабливание, хотя были случаи удачного использования гистероскопической резекции. После удаления плодного яйца для устранения послеоперационного кровотечения можно воспользоваться баллоном мочевого катетера Фоли для тампонады, что эффективнее обычного вагинального тампонирования. У женщин, не стремящихся сохранить способность к деторождению, можно применить гистерэктомию, которая надежно устраняет шеечную беременность и, возможно, служит самым надежным способом предупреждения связанного с вмешательством кровотечения.
У пациенток, желающих сохранить репродуктивную функцию, использование медикаментозного лечения шеечной беременности может снизить риск кровотечения по сравнению с хирургическим вмешательством. Описанные методы медикаментозного лечения включают непосредственные инъекции метотрексата, простагландинов или гиперосмолярной декстрозы (глюкозы) с последующим выскабливанием или без него. Прямые инъекции метотрексата выказали некоторые преимущества по сравнению с внутримышечным способом его введения при лечении шеечной беременности.
Какой бы медикаментозный метод лечения ни был избран, врач должен быть готов устранить возникшее кровотечение, представляющее угрозу жизни пациентки, любыми необходимыми средствами, включая гистерэктомию, даже если женщина желала сохранить детородную функцию.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое внематочная беременность? Причины возникновения, диагностику и методы лечения разберем в статье доктора Климанов А. Ю., гинеколога со стажем в 19 лет.
Определение болезни. Причины заболевания
Внематочная беременность (или эктопическая беременность) — патология, развивающаяся вследствие имплантации и развития плодного яйца не в матке, а за её пределами.
Причины внематочной беременности
Причина большинства случаев эктопической беременности — нарушение перистальтической функции цилиндрического реснитчатого эпителия, выстилающего маточные трубы. Этому могут способствовать следующие фактора:
Есть ли шанс выносить ребёнка при внематочной беременности
Когда происходит разрыв фаллопиевой трубы
Если маточная труба разорвалась на более поздних сроках беременности, то кровопотеря сильнее и риск смерти женщины выше.
Симптомы беременности внематочной
Идут ли месячные при внематочной беременности
К первым признакам проявления эктопической беременности следует отнести задержку менструации, но при этом возможны «мажущие» кровянистые или коричневатые выделения из влагалища.
Признаки прогрессирующей внематочной беременности
Прогрессирующая внематочная беременность до возникновения осложнений похожа на беременность маточной локализации, сопровождаться весьма скудной клинической симптоматикой. [10] Зачастую лишь ультразвуковое исследование становится отправной точкой для установления диагноза.
У женщины возникают интермиттирующие болевые ощущения разной интенсивности в нижней части живота с распространением на прямую кишку, увеличение и нагрубание груди («каменная грудь»), симптомы токсикоза. [11]
Характерным признаком данной патологии является болезненность живота в месте прикрепления плодного яйца. Во многом симптомы и признаки внематочной беременности обуславливаются локализацией и стадией развития зародыша.
Признаки разрыва маточной трубы
Наиболее остро клинические признаки данной патологии появляются, когда внематочная беременность осложняется разрывом маточной трубы. При этом происходит кровоизлияние в брюшную полость и возникает боль в животе.
Признаки трубного аборта
При трубном аборте плодное яйцо самостоятельно выходит из трубы, это сопровождается кровотечением и сильными болями в животе. При трубном аборте боль сильнее, чем при разрыве маточной трубы.
Патогенез беременности внематочной
При отсутствии патологических факторов, ядра яйцеклетки и сперматозоида сливаются в ампулярном отделе фаллопиевых труб, затем происходит миграция уже оплодотворённой яйцеклетки, и она имплантируется в полость матки. Транспортную функцию выполняют реснички эпителия, покрывающие фаллопиевы (маточные) трубы. Вследствие нарушения или снижения перистальтики эпителия появляется риск развития эктопической беременности. [13] Вместилище для плода, если тип беременности трубный, образуется непосредственно из оболочек фаллопиевых труб.
Что происходит при внематочном развитии эмбриона
Классификация и стадии развития беременности внематочной
Основополагающими признаками клинической классификации внематочной беременности принято считать локализацию и клиническую картину заболевания.
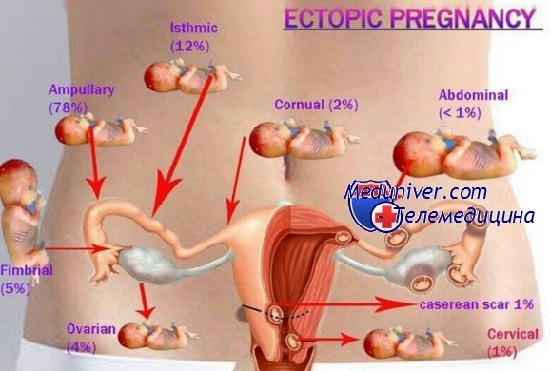
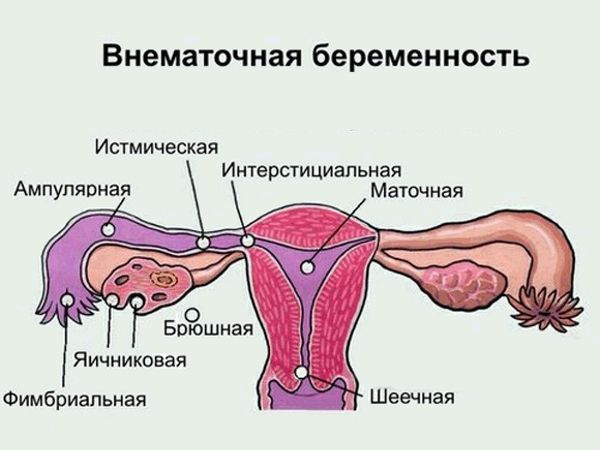
По локализации внематочная беременность бывает:
1. трубной (98%) — характеризуется прикреплением плодного яйца в отделе маточной трубы (ампулярный, истмический, интерстициальный и фимбриальный отделы);
2. яичниковой (0,1-0,7%) — интрафолликулярна (яйцеклетка сливается со сперматозоидом в овулированном фолликуле) или эпиофолликулярна (прикрепление и развитие плодного яйца на поверхности яичника);
3. беременностью в рудиментарном роге матки (0,1-0,9%) — возможна при наличии аномалий развития данного органа; в таком роге мышечная стенка развита недостаточно хорошо, что способно привести к разрыву и развитию кровотечения; [14] однако в литературе зафиксированы ситуации, когда исход такой беременности был благоприятным;
4. брюшной (0,3-0,4%) — оплодотворённая яйцеклетка прикрепляется к брюшной полости, имплантируется к кишечнику, сальнику, брюшине и её органам;
5. шеечной (0,1-0,4%) — прикрепление плодного яйца к цилиндрическому эпителию шейки матки;
6. интралигаментарной (0,1%) — плодное яйцо прикрепляется между листками широких маточных связок из-за разрыва маточной трубы;
7. беременностью в культе маточной трубы (0,08-0,1%); [15]
По клиническому течению внематочная беременность бывает:
Осложнения беременности внематочной
Эктопическая беременность, независимо от локализации, чревата грозными осложнениями! Любое подозрение на внематочную беременность требует консультации гинеколога и экстренной госпитализации в стационар.
Самый распространённый исход эктопической беременности — массивное кровотечение внутри брюшной полости. Пациенткам в подобном случае необходима экстренная оперативная терапия, интраоперационный и внешний гемостаз (остановка кровотечения препаратами СЗП, транексам), а также требуется восстановить объём циркулирующей крови. [21]
Зачастую внематочная беременность осложняется разрывом маточной трубы, к которой имплантировалось плодное яйцо. В таком случае у женщины станут проявляться симптомы «острого живота»:
По клиническому течению прервавшаяся трубная беременность похожа на апоплексию яичника (кровоизлияние в яичник), поэтому необходимо провести чёткую дифференциальную диагностику и вовремя оказать помощь в полном объёме.
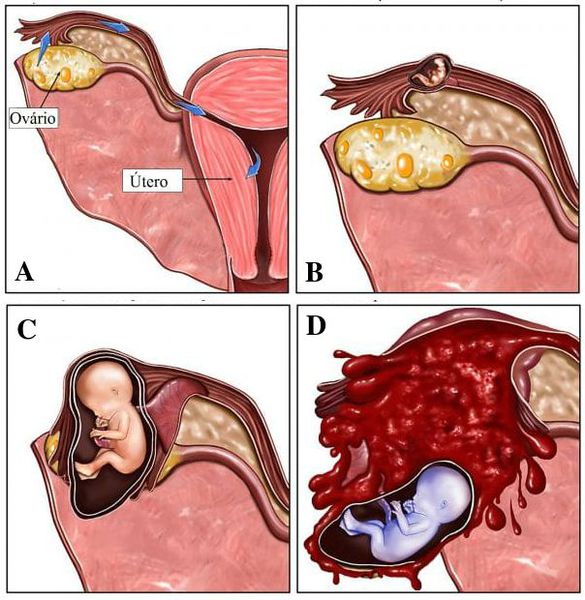
Во время развития беременности в брюшной полости женщина может не предъявлять жалоб до определенного срока. Однако позже пациентки активно жалуются на общую слабость, обмороки, головокружения, болезненные ощущения в нижней части живота. Позднее присоединяются симптомы развития анемии — бледнеют кожные покровы и слизистые оболочки рта. Это обусловлено сдавлением и/или повреждением сосудов брюшной полости мелкого или среднего калибра. Внутренние кровотечения возникают в результате прорастания крупных сосудов ворсинами хориона. При прикреплении яйцеклетки в месте со скудным кровоснабжением плодное яйцо гибнет. Если плод имплантируется в хорошо кровоснабжаемую область, возможно продолжение развития беременности, однако до срока нормальной гестации донашивается редко. Симптоматика при брюшной беременности весьма вариабельна, отличие проявлений зависит от места прикрепления оплодотворённой яйцеклетки и от степени повреждённости внутренних органов.
Клиническая картина шеечной беременности зависит от срока гестации (полного количества недель беременности) и уровня прикрепления оплодотворённой яйцеклетки. Примечательно, что боль при подобной беременности женщины отмечают крайне редко, более характерным признаком являются кровотечения из влагалища, иногда достаточно обильные, нередко профузные (очень сильные). Шеечный тип беременности особо опасен для жизни и здоровья пациентки: шейка матки имеет хорошее кровоснабжение, поэтому риски развития массивного кровотечения, тромбогеморрагического синдрома (ДВС-синдром), геморрагического шока значительно выше! Как правило, развитие шеечной беременности происходит до 8-12 недель.
Яичниковая беременность зачастую прерывается уже на ранних сроках, в крайне редких случаях достигает второго триместра. Клиника в таком случае сходна с картиной при разрыве трубы вследствие прервавшейся трубной беременности. Осложнение беременности происходит в яичнике при разрыве тканей органа и последующим кровотечением.
Диагностика беременности внематочной
Почему при подозрении на беременность надо идти к врачу
При задержке менструации в 8-10 дней следует посетить гинеколога. Это поможет исключить риск внематочной беременности. Также доктор назначит необходимые анализы, которые предотвратят возможные осложнения других заболеваний.
Покажет ли тест внематочную беременность
Как правило, если происходит задержка менструации, то женщины самостоятельно выполняют тест на беременность ещё до обращения к врачу. Более информативным методом на данном этапе будет определение уровня хорионического гонадотропина (β-ХГ, ХГЧ) [26] в крови, вырабатывающийся при беременности. Референтные значения этого гормона при маточной беременности в значительной степени отличаются от тех же значений при внематочной беременности — такое отличие поможет сузить диагностический поиск. [27] Недостаточный прирост ХГЧ может свидетельствовать не только об эктопической беременности, но и о нарушениях маточной беременности. [28]
Уровень прогестерона также будет существенно различаться. Оценкой и интерпретацией результатов анализа занимается врач-гинеколог.
Клиническое обследование
К сожалению, диагностировать внематочную беременность на малых сроках достаточно сложно ввиду того, что клиническая симптоматика сходна с обычным течением беременности, когда развитие плодного яйца протекает в области матки. [25] Анамнез жизни и данные о гинекологических патологиях являются важными составляющими для постановки диагноза.
При бимануальном осмотре врач-гинеколог обнаруживает слегка увеличенную, мягкую и подвижную матку, в проекции придатков матки производит пальпацию пастозного образования, которое может оказаться подвижным с нечеткими контурами или же округлым тестообразной консистенции. Во время смещения матки выявляется острое болевое ощущение с иррадиацией в задний проход. Осмотр слизистых оболочек влагалища и шейки матки в зеркалах может выявить цианотичность (синюшность). Выявление характерных ранних признаков беременности — симптома Гегара (размягчение матки в области перешейка) и признака Пискачека (выпячивание матки куполообразной асимметричной формы) — говорит о слабоположительном или вовсе отрицательном результате.
Ультразвуковое исследование
Достаточно эффективным методом определения локализации оплодотворённой яйцеклетки является УЗИ трансвагинальным датчиком. [29] УЗИ необходимо сделать при сроке беременности 8 недель.
Во время ультразвукового исследования можно выявить не только эхографические признаки беременности и определить количество жидкости в брюшной полости и дугласовом пространстве, что является предопределяющим фактором в решении вопроса об оперативном вмешательстве. Наиболее достоверные эхографические признаки — это выявленные параовариальные образования с неровными и нечеткими контурами, а проведение допплерографии позволит отличить ложное плодное яйцо. [30]
Пункция брюшной полости через задний свод влагалища (кульдоцентез)
В рамках диагностики внематочной беременности этот метод считается устаревшим. Его применяют только в том случае, если нет возможности сделать УЗИ.
Диагностическое выскабливание полости матки
Диагностическая лапароскопия, пожалуй, самая информативная методика, необходимая для постановки диагноза. [31] [32] [33] В момент проведения хирург способен визуализировать расположение эмбриона и произвести санацию (оздоровление) брюшной полости, рассечь спайки, провести оперативную терапию. [34]
Дифференциальная диагностика
На догоспитальном этапе она проводится с угрозой прерывания беременности, дисфункциональными метроррагиями; при остром болевом синдроме — с апоплексией яичника, пельвиоперитонитом, перекрутом ножки кисты яичника, аппендицитом, перфорацией полого органа.
Лечение беременности внематочной
Когда необходимо обратиться к врачу
При подозрении на внематочную беременность пациентка должна быть срочно госпитализирована.
Хирургическое лечение
Преимущественно лечение эктопической беременности осуществляется только хирургическим путём. [35] [36] [37] [38] Выбор доступа — лапароскопический или лапаротомический — первоначально зависит от места протекания внематочной беременности, развившихся осложнений (массивного кровотечения в брюшной полости), квалификации хирурга и оснащения хирургического стационара, куда доставили пациентку.
Наиболее благоприятный прогноз выявляется у женщин с трубной эктопической беременностью. Операцией выбора при такой локализации беременности чаще всего является тубэктомия (удаление трубы к которой прикрепилось плодное яйцо). При нахождении плодного яйца в фимбриальном отделе возможно провести его эвакуацию, то есть «выдавливание» эмбриона через ампулу маточной трубы.
Нужно ли сохранять фаллопиевы трубы при внематочной беременности
В отдельных случаях есть смысл выполнения органосохраняющей реконструктивной операции — сальпинготомии и удаления плодного яйца. Обоснованием подобного операционного вмешательства будет являться наличие у женщины единственной маточной трубы, а также решение пациентки о сохранении репродуктивной функции. Однако существует ряд факторов, когда выполнение такой операции невозможно:
К осложнением выполненной сальпинготомии можно отнести:
К осложнениям выполненной тубэктомии можно отнести:
Беременность в рудиментарном роге матки, к сожалению, не всегда разрешаются в пользу пациентки. Иногда хирургу приходится прибегнуть даже к радикальной операции — ампутации матки, однако своевременная диагностика патологии и выявление анатомо-физиологических особенностей матки может значительно повлиять на исход.
Медикаментозное лечение
В некоторых случаях на одном из этапов показано артериальное введение препарата «Метотрексата» — эмбриотоксического препарата. [42] [43]
Помимо этого, параллельно пациентке назначают антибактериальные препараты, проводят гемостатическую терапию и мероприятия, направленные на снятие болевых ощущений. Ориентируясь на степень тяжести состояния, осуществляют коррекцию ОЦК и противоанемические препараты.
Реабилитация
После прерывания внематочной беременности может быть назначено санаторно-курортное лечение и приём комбинированных оральных контрацептивов (КОК).
Существуют ли народные методы лечения внематочной беременности
Безопасных народных методов избавления от внематочной беременности не существует. Их применение может привести к несвоевременному обращению к врачу и смерти женщины.
Прогноз. Профилактика
Последствия внематочной беременности
Профилактика
Исходя из факторов риска, приводящих к эктопической беременности, можно составить список правил, которые стоит соблюдать для её предупреждения:
При соблюдении этих несложных правил прогноз у заболевания благоприятный.
За дополнение статьи благодарим Оксану Быковскую — врача высшей категории, гинеколога, репродуктолога кандидат медицинских наук!