Свищ на ягодице чем лечить
Что такое эпителиальный копчиковый ход? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соркина Р. Г., проктолога со стажем в 12 лет.
Определение болезни. Причины заболевания
Симптомы эпителиального копчикового хода
В случае хронического течения заболевания пациенты могут испытывать периодические боли и жаловаться на слизисто-гнойные выделения в крестцово-копчиковой области, а также обнаруживать один или несколько вторичных отверстий — свищей. Между обострениями бывают периоды, когда пациентов почти ничего не беспокоит, но полностью симптомы проходят очень редко. Чаще всего формируется одно вторичное отверстие, но их может быть и больше. В большинстве случаев под кожей можно прощупать сам ход.
Патогенез эпителиального копчикового хода
Классификация и стадии развития эпителиального копчикового хода
На сегодняшний день не существует общепринятой классификации заболевания. Многие классификации опираются на внешние проявления. Они выделяют следующие формы заболевания:
Пилонидальный абсцесс — формируется в случае нагноения волосяного фолликула. Проявляется болью, покраснением кожи и отёком вокруг. Чаще всего гнойник появляется у головного конца хода. При вскрытии нагноившегося фолликула воспаление может сойти на нет, но при наличии отёка вероятность найти необходимый фолликул крайне низка. После хирургического или самостоятельного вскрытия гнойника почти у половины пациентов воспаление заживает, у 20 % сохраняются только незначительные симптомы. Однако у 40 % оставшихся процесс переходит в пилонидальный синус.
Пилонидальный синус — гнойник вскрывается в стороне от межъягодичной складки, формируется вторичное отверстие свища, внутри синуса воспаление приобретает хронический характер с периодическими обострениями.
Рецидивирующий пилонидальный синус —подразумевается рецидив после радикального хирургического лечения. В данном случае, уместнее говорить о неправильном формировании грануляций (новых тканей, которые начинают расти после операции).
Осложнения эпителиального копчикового хода
Самое частое осложнение ЭКХ — образование гнойника в области измененного фолликула. Способ лечения данного осложнения один — это вскрытие и дренирование гнойника.
При длительном течении хронического процесса без лечения может сформироваться копчиковый ход с множественными вторичными свищевыми отверстиями, которые распространяются за пределы межъягодичной складки.
Диагностика эпителиального копчикового хода
В случае бессимптомного пилонидального синуса поставить диагноз чаще всего несложно — для этого достаточно обнаружить в межъягодичной складке первичные отверстия. При появлении абсцесса или хронического рецидивирующего течения к первичным отверстиям присоединяются характерные жалобы на боли, наличие отёка и кровянисто-гнойные выделения. Для выбора метода лечения, более детальной оценки распространенности процесса и дифференциальной диагностики в этом случае необходимы дополнительные исследования.
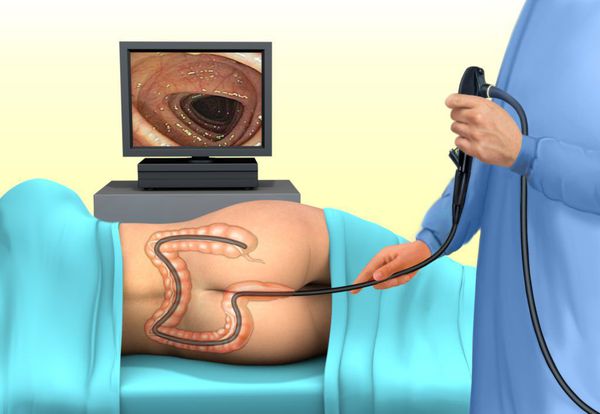
Для оценки состояния слизистой и диагностики новообразований дистальных отделов прямой кишки пациентам проводится ректороманоскопия — осмотр слизистой прямой кишки и части сигмовидной кишки с помощью ректороманоскопа.
В сложных случаях при подозрении на значительную распространенность процесса или наличии дополнительных гнойных полостей для дифференциальной диагностики выполняется фистулография: в свищевой ход вводится жидкое рентгеноконтрастное вещество, которое заполняет все полости изнутри. Это вещество отчётливо потом видно на снимках.
Для определения локализации процесса, распространенности, наличия дополнительных ходов, вовлеченности в воспалительных процесс окружающих тканей и глубины залегания очага выполняется УЗИ крестцово-копчиковой области.
Цель дифференциальной диагностики — отличить ЭКХ от других заболеваний перианальной области, таких как:
Лечение эпителиального копчикового хода
Способ хирургического лечения эпителиального копчикового хода хирург выбирает индивидуально, основываясь на распространенности процесса, его локализации, своего опыта и хирургических навыков. В настоящий момент нет единого стандарта в хирургическом лечении данной патологии.
Для пациентов с пилонидальным абсцессом метод лечения один — вскрытие и дренирование гнойника. Антибиотики в данном случае не показаны. Тем не менее пациентам с иммуносупрессией, высоким риском эндокардита, метициллин-резистентным золотистым стафилококком (MRSA) или сопутствующей системной болезнью возможно назначение вспомогательной антимикробной профилактики в сочетании с хирургическим лечением.
Для пациентов с хронической формой течения эпителиального копчикового хода принцип лечения один — это радикальное удаление поражённых тканей. Методики, направленные на это, можно разделить на две группы [29] :
Особого упоминания заслуживает операция Bascom II, во время которой пластика выполняется таким образом, что межъягодичная складка смещается, и на ее место перемещается здоровая кожа. В результате глубина складки уменьшается, что убирает саму причину возникновения пилонидального синуса.
Прогноз. Профилактика
Специфической профилактики возникновения пилонидального синуса либо послеоперационного рецидива не существует. Общие рекомендации основываются на оздоровительных мероприятиях, направленных на устранение этиологических факторов возникновения заболевания:
Парапроктит: коварный свищ и ложный стыд
Это заболевание — из тех, которые стесняются обсуждать с друзьями и знакомыми. Более того, и к врачу визит оттягивается день ото дня. Что тут говорить — срамное место, да и только… Недуг коварен и тяжкими физическими болями, и моральными страданиями. Но и это, к сожалению, не все — без своевременного лечения парапроктит может отравлять человеку жизнь долгие годы, обернуться в конце концов весьма грозными последствиями. А все потому, что когда-то было неловко переступить порог кабинета проктолога.
Рассказывает заведующий отделением проктологии поликлиники Медицинского центра УД Президента РФ, кандидат медицинских наук Анатолий Иванович Ванин, чем опасен парапроктит и как излечить это заболевание — успешно и без ложного стыда.
— Напомню, «пара» по-гречески означает — возле, около, а проктит — воспаление слизистой оболочки прямой кишки, — сказал А. И. Ванин. — Таким образом, парапроктит — воспалительное заболевание клетчатки, окружающей ректальную зону, нижний отдел прямой кишки.
Основные причины — стрессы, снижение иммунной защиты организма, малоподвижный, сидячий образ жизни, чрезмерный прием антибиотиков, выраженное переохлаждение, погрешности питания, чаще всего еда всухомятку, на ходу, и как следствие — запоры или, наоборот, жидкий стул.
Парапроктит возникает независимо от возраста, но чаще у мужчин, поскольку они много курят и частенько выпивают. Однако в последнее время все больше заболевает женщин и девушек: сказывается стремление носить облегающие брюки, особенно джинсы из плотной, грубой ткани, а также нижнее белье, которое, врезаясь в промежность, травмирует кожу. В такие потертости попадает инфекция, в том числе и вирусная. При переохлаждении — это когда девочки в морозы щеголяют в коротеньких юбочках и тонких колготках — появляется герпес, он тоже провоцирует парапроктит. Пожилые люди обычно страдают хроническим парапроктитом в том случае, если перенесли острую форму заболевания в молодые годы.
Как возникает болезнь? В нижнем отделе прямой кишки (в заднем проходе) имеются слизистые желёзки, которые своим секретом смачивают поверхность кишки, облегчая выход кала, если он пересушен. При запорах слизистая повреждается, образуются ссадины, трещины, в которые и попадает инфекция. Замечу, в одном грамме кала содержатся миллионы единиц разной флоры. Вот и начинаются всякие неприятности.
То же происходит, когда стул жидкий — кислая масса вызывает разрыхление этой зоны, также с возможным инфицированием. Да и при нормальном стуле не исключено подобное — вроде бы и жалоб особых нет, но организм ослаблен, а тут человек взял да и съел острый соус, горчицу, хрен. Слизистая мгновенно раздражается, возникают ее ожоги. Далее болезнь развивается по известному сценарию: инфекция вместе с воспалительными проявлениями распространяется на параректальную клетчатку — соединительную ткань, окружающую прямую кишку.
Парапроктит начинается с зуда, незначительного дискомфорта в области анального отверстия, потом болезнь набирает обороты, образуются гнойные затеки, которые могут переходить в различные свищевые формы, прорываться наружу, на поверхность кожи. Если прорыва нет, гнойная масса выходит вместе со слизью, другими неприятными гнилостными выделениями через задний проход. Острый парапроктит развивается внезапно: повышается температура, появляются резкие боли в области прямой кишки, не дающие покоя, и после бессонной ночи человек обращается к врачу. Правда, есть стертые формы болезни — пациент как бы и не жалуется на сильную боль, но воспалительный инфильтрат прощупывается. В таком случае, чтобы поставить точный диагноз, надо сделать УЗИ, компьютерную томографию или провести магнитно-ядерно-резонансное исследование. Одного анализа крови недостаточно, поскольку картина может быть нормальной, хотя порой и наблюдается лейкоцитоз.
При хронической форме парапроктита свищи долго не заживают. И тогда у пациента берут мазки для выяснения причины этого затяжного процесса, поскольку свищевую форму хронического парапроктита могут давать туберкулез, сифилис, рак, болезнь Крона, другие заболевания. Но чаще сказывается банальная свищевая форма — с выделением кишечной палочки и гноя.
Самое распространенное средство лечения парапроктита — ихтиоловая мазь и свечи. Они уменьшают напряжение ткани, снимаютболь, помогают больным адаптироваться к своему состоянию некоторые даже отказываются от операции.
Но бывает, свищ остается, правда, без явных гнойных выделений. Лечение продолжается в домашних условиях. Рекомендуются сидячие ванночки: по 1 ст. ложке морской соли и питьевой соды на 5 л теплой воды. Продолжительность ванны — 10 минут. Такие процедуры помогают отхождению гноя, хорошо очищают свищ. После ванночки вводятся свечи или мазьультрапрокт. Можно делать микроклизмы из мумиё: 1 таблетку растворить в 0,5 стакана горячей воды, вводить в теплом виде.
Расскажу об одном удивительном случае излечения, в котором помогла… ярмарка меда, устроенная мэром Москвы Юрием Лужковым в Манеже. Пациент ходил к нам на процедуры целый месяц, и безрезультатно: гноя нет, а свищ остается. Тут мы как раз получили информацию с этой ярмарки о целебных свойствах донникового меда. Стали делать пациенту микроклизмы-1 ст. ложка меда на 0,5 стакана воды. И все зажило через два дня. Просто чудо!
Должен заметить, такие клизмы — и с медом, и с масляным раствором прополиса — очень эффективны. Кишка от удовольствия даже хлюпать начинает: так ей нравится теплое, сладенькое! Микроклизмы (1 ст. ложка на 0,4-0,5 стакана воды) делают на ночь, а утром после стула вводятся свечи ультрапрокт.
Иногда приходится долго ждать, пока гнойник прорвется. Тогда мы рекомендуем применять ту же ихтиоловую мазь, лепешечки из печеного лука, картофеля, моркови. Они помогают прорыву свища и отходу гноя. Какая лепешечка лучше, пациент выбирает сам, как говорится, «методом тыка» — что эффективнее действует, из того и «стряпает».
Когда исчерпаны все методы консервативного лечения, но болезнь не проходит, направляем больного на операцию, конечно, если нет противопоказаний. Она называется операцией Габриэля — по имени хирурга, который впервые ее провел: в задний проход вставляется зеркальце, иссекаются слизистая желёзка и свищ. Лечение — очень радикальное. Правда, после него появляются рубцы, да и при твердом кале отсутствие слизи вызывает определенные неудобства. Поэтому стараемся как можно меньше травмировать эту зону и по возможности оперировать в крайних случаях. Лучше применять народные средства, наблюдаясь в течение года в поликлинике. Еслисвищзажил, можно на десятилетия забыть об операции.
Однако частые рецидивы свища — большой фактор риска по онкологии. Поэтому пациент должен проходить ежегодную диспансеризацию или осмотр хирурга. Как правило, такая профилактика себя оправдывает. В этот период не следует забывать о поддерживающей терапии: делать ванночки, примочки, прокладки, микроклизмы, соблюдать диету, особенно тем, кто страдает запорами и геморроем.
Вот несколько рекомендаций.
Эффективны в лечении прямой кишки барсучий и медвежий жир. Турундочки или тампоны следует пропитать жиром и ввести в задний проход на ночь. При эрозивном состоянии слизистой оболочки анального канала можно делать тонкие палочки из свежего картофеля, богатого крахмалом. Он хорошо обволакивает, снимает раздражение, заживляет эрозии и трещины анального отдела прямой кишки. Палочки вставляются на ночь.
Теперь — о слизистых желёзках и слизи. Убежден, что удаление любого органа, в том числе и слизистых желёзок, — это вмешательство в природу: в организме нет ничего лишнего. Однако, если желёзки постоянно воспаляются, их иссечение — необходимая и вынужденная мера.
Порой больные жалуются на обильное выделение слизи. Однако таким образом могут проявляться не только воспалительные процессы слизистых желёзок, но и сопутствующие заболевания. Например, разрастания слизистой в кишке по типу ворсинчатой опухоли, которая дает до одного литра слизи в день, выделяемой через прямую кишку. И хотя опухоль доброкачественная, организм, по сути, начинает гнить.
Ворсинчатая опухоль может возникнуть в прямой кишке и в вышележащих отделах кишечника. В литературе описан случай, когда ею была целиком поражена толстая кишка. Поэтому обильное отделение слизи обязательно должно насторожить. Зачастую же больных пугает в основном выделение крови.
Чрезмерная слизь, когда она, как мы говорим, отходит «ведрами», причем с кровью, может быть и при язвенном колите, вызванном чаще всего стрессами и другими причинами. Больные язвенным колитом должны наблюдаться у гастроэнтеролога не менее 10 лет: может развиться колоректальный рак.
Завершая разговор, скажу, что специальность врача-проктолога сейчас, увы, набирает мощь и силу, поскольку многие наши заболевания зависят от состояния медицины и общества, отношения человека к своему здоровью. Конечно, нам далеко до Японии, где додумались, к примеру, ставить на унитазы специальные датчики, которые определяют наличие крови или слизи в смываемых испражнениях. Сидит диспетчер в каком-нибудь японском жэке и видит на приборах: в такой-то квартире у кого-то из ее жильцов нелады с кишечником. Приходит, говорит: у вас кто-то болен. И медики начинают проверять всю семью.
Унас же многие стесняются своевременно обратиться к врачу — тянут, пока не прижмет как следует. А чего стыдиться? Если появились небольшой зуд, слизистые выделения, надо идти в поликлинику. В крайнем случае хотя бы рассказать о неприятных ощущениях своим близким — так проще побороть ложный стыд и начать лечение. Пара-проктит и его последствия — свищи — вполне излечимы, когда время не потеряно в сомнениях и муках.
Киста копчика (эпителиальный копчиковый ход): симптомы и лечение
Что такое эпителиальный копчиковый ход?
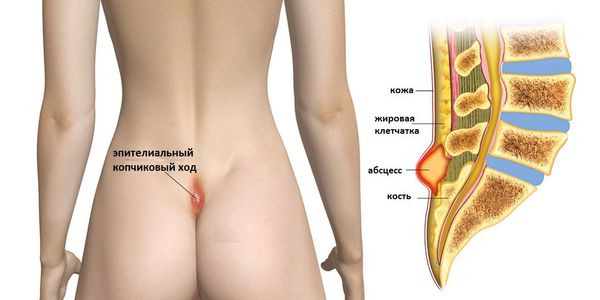
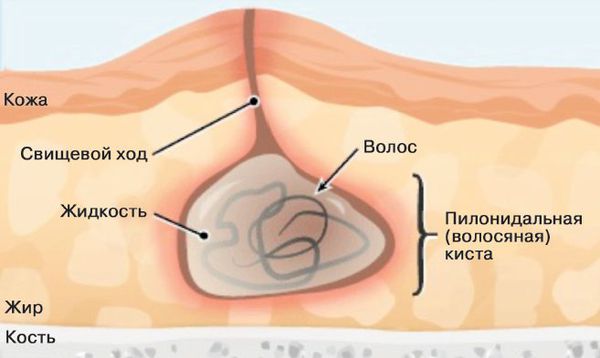
Эпителиальный копчиковый ход (ЭКХ, киста копчика, дермоидная киста копчика, дермоидная фистула копчика, пилонидальный синус/ киста копчика, пилонидальная болезнь, эпителиальные погружения крестцово-копчиковой области) представляет собой канал шириной несколько миллиметров (или полость), выстланный кожей. Он относится к воспалительным заболеваниям кожи и подкожной клетчатки межъягодичной складки и крестцово-копчиковой области. Этот канал располагается в области между ягодиц, выше наружного отверстия заднего прохода (прямой кишки), он идет от кожи вглубь и слепо заканчивается в мягких тканях. Открывается, такой свищевой ход обычно на коже одним или несколькими точеными отверстиями и, иногда, содержит пучок волос. Отверстия эти могут длительное время быть незамеченными, так как часто не имеют никаких неприятных симптомов и только в случае развития воспаления привлекают внимание.
Важно! При наличии в межъягодичной складке безболезненных отверстий без каких- либо дополнительных симптомов, заболевание называют бессимптомным ЭКХ (рис 1). Данная форма ЭКХ не нуждается в хирургическом лечении и требует лишь тщательного соблюдения элементарных правил гигиены самим пациентом и периодических осмотров проктологом.
Рисунок 1. Бессимптомное течение ЭКХ (стрелкой указано первичное отверстие без признаков воспаления)
При развитии воспалительной реакции, чему обычно предшествует закупорка наружного отверстия, эпителиальный копчиковый ход сначала проявляется болезненным уплотнением на коже в области межъягодичной складки (важно знать, что иногда, особенно при длительном отсутствии адекватного лечения, свищевые ходы могут приобретать причудливые формы и появляться за пределами указанной области (рис. 2).
Рисунок 2. Редкая форма ЭКХ с наличием множественных свищей в перианальной области (стрелками указаны множественные вторичные свищевые отверстия, образовавшиеся в результате длительно существующей хронической формы заболевания)
Важно! Возникновение подобной формы возможно при несвоевременном и/или неадекватном хирургическом лечении.
При отсутствии адекватного лечения болезненные ощущения нарастают и уплотнение превращается в полноценный абсцесс (гнойник). Далее обычно существует три варианта развития заболевания:
В последних двух случаях значительное облегчение состояния приводит многих пациентов к мысли об отсутствии необходимости дальнейшего лечения. Однако несмотря на то, что в большинстве случаев кожная рана со временем заживает, сама причина воспалительного процесса – гнойная полость с элементами внедрившегося волоса – сохраняется в мягких тканях, и создаются предпосылки для нового скопления гнойного отделяемого и процесс повторяется.Важно! При любом из вариантов течения заболевания необходимо, как можно раньше, обратиться к проктологу для оценки необходимости дальнейшего лечения и исключения более серьезных заболеваний данной области.
Почему образуется ЭКХ?
Долгое время механизм заболевания оставался загадкой для врачей, однако в 50-х годах прошлого столетия было найдено объяснение почему развивается данное заболевание, и оно до сих пор удивляет как молодых врачей, так и пациентов. Межьягодичная складка имеет несколько особенностей: она предрасположена к потливости, большую часть времени сдавлена нижним бельем и верхней одеждой, труднодосягаема для самостоятельного осмотра. При ходьбе между сведёнными ягодицами возникает своеобразный «насосный» эффект. Волос, попавший в межьягодичную складку, под действием этого эффекта внедряется в толщу кожного покрова, затем в подкожную клетчатку, где и образуется инфицированная полость (рис. 3). Это предрасполагает к развитию местного воспалительного процесса в межъягодичной складке, что облегчает возможность внедрения волос в толщу кожного покрова.
а)
б)
в)
Рисунок 3. Механизм образования ЭКХ:
а. Схема движения ягодиц при ходьбе с формированием эффекта вакуумного насоса
б. Фотография начального этапа внедрения волоса в кожу межьягодичной складки
в. Схема развития воспалительного процесса (стрелкой указан абсцесс)
Какие основные симптомы заболевания? Как проявляется ЭКХ?
Примерно в половине случаев заболевание длительное время протекает бессимптомно. Единственным проявлением может быть наличие одного или нескольких отверстий или ямочек на коже межъягодичной складки, из которого иногда виден пучок волос.
Важно! Отсутствие других симптомов часто является причиной позднего выявления заболевания, или выявления его, как случайной находки, при осмотрах по поводу других проблем.
В просвет кожного канала, сформированного ранее внедрением волоса, попадают микроорганизмы с поверхности кожи или из области заднего прохода, что неизбежно приводит к развитию хронического, рецидивирующего (повторяющегося) воспаления и формированию абсцесса.
Рисунок 4. Абсцесс эпителиального копчикового хода (стрелками указаны первичные отверстия, расположенные в межъягодичной складке. Область предполагаемого абсцесса ограничена оранжевой линией)
Кто находится в группе риска развития ЭКХ?
Заболевание в 4 раза чаще возникает у мужчин, чем женщин. ЭКХ относится к группе не часто встречающихся болезней и выявляется лишь у 26 из 100.000 человек. В основном, болеют молодые люди трудоспособного возраста от 15 до 30 лет. По статистике, чаще всего ЭКХ встречается у арабов и кавказских народов, реже у афроамериканцев.
Факторами риска развития ЭКХ являются:
Что такое рецидив заболевания и как его избежать?
Еще одной формой заболевания является рецидив (повторное развитие) эпителиального копчикового хода, который возникает через некоторое время (от 1 года и более) после ранее перенесенного радикального хирургического лечения эпителиального копчикового хода.
Важно! В группе риска возникновения рецидива ЭКХ находятся как пациенты, которым ранее было выполнено оперативное вмешательство в недостаточном объеме, так и пациенты, у которых развилось нарушение процесса заживления послеоперационной раны.
В случае возникновения рецидива ЭКХ показано повторное хирургическое лечение, которое в свою очередь становится более сложным, в связи с развитием рубцового процесса в зоне вмешательства, увеличивается срок госпитализации, ухудшается косметический эффект.
Как диагностировать ЭКХ?
Диагноз эпителиальный копчиковый ход устанавливается после сопоставления данных, полученных от пациента и его осмотра с результатами инструментальных методов обследования. Вам необходимо будет подробно рассказать специалисту о том, когда появились первые жалобы, какие Вы замечали изменения в этой области до момента обращения, вспомнить были ли эпизоды нагноения и самопроизвольного вскрытия ЭКХ. Врач обязательно проведет осмотр межъягодичной складки и прилежащей ягодичной области. В некоторых случаях, при распространенном процессе или нетипичном течении заболевания может понадобиться пальцевое исследование прямой кишки. Отнеситесь с пониманием к этому простому исследованию, ведь нам важно, чтобы диагноз был установлен правильно.
Инструментальные исследования оказывают большую помощь врачам в установке диагноза и определении степени распространенности процесса, особенно это касается абсцедирующего течения ЭКХ и рецидивных форм заболевания.
К инструментальным методам относятся:
1. УЗИ мягких тканей крестцово-копчиковой области. Этот метод диагностики позволяет оценить размеры, распространенность процесса, наличие связи между гнойными полостями, выявить глубоко расположенные абсцессы, определение которых при помощи осмотра и ощупывания этой области невозможно. УЗИ позволяет хирургу заранее определится с объемом оперативного вмешательства, спланировать методику закрытия кожного дефекта после удаления ЭКХ (рис.5).
Рисунок 5. УЗ-картина эпителиального копчикового хода в проекции межъягодичной складки (при УЗ-исследовании мягких тканей, непосредственно под кожей, в толще подкожно-жировой клетчатки определяется неоднородное образование размерами 25х32 мм с ровными четкими контурами с включениями)
В некоторых сложных случаях могут понадобиться дополнительные обследования:
Дополнительные исследования помогут специалистам отличить сложные прямокишечные свищи от новообразований крестца и мягких тканей крестцово-копчиковой области, нарушений эмбрионального развития, в случае, если ультразвукового исследования будет недостаточно для установления диагноза (рис.6).
Рисунок 6. МРТ-изображение осложненного эпителиального копчикового хода (на МРТ в боковой проекции определяется изменение подкожно-жирового слоя на уровне крестца и копчика с образованием полости)
Как отличить ЭКХ от других заболеваний?
Некоторые другие заболевания могут иметь сходные с ЭКХ проявления, что требует проведения дифференциальной диагностики.
Фурункул
Фурункул представляет собой воспаление мягких тканей вокруг волосяного фолликула. Сначала появляется уплотнение и покраснение ткани вокруг волоса. Затем формируется стержень белого цвета, вокруг которого сохраняется зона гиперемии. Абсцесс ЭКХ может быть похож на фурункул, однако отличительной особенностью будет являться наличие первичных отверстий в межъягодичной складке (рис.7).
Рисунок 7. ЭКХ с формирующимся абсцессом ( стрелкой указано первичное отверстие. Зона формирующегося абсцесса ограничена оранжевой линией)
Прямокишечный свищ
Наружное свищевое отверстие чаще всего расположено на коже рядом с анусом (на перианальной коже). При наличии внутреннего свищевого отверстия, которое располагается в анальном канале, его можно определить с помощью пальцевого исследования прямой кишки или при фистулографии. При ЭКХ отсутствует связь хода с прямой кишкой, что подтверждается зондированием и или при МРТ-исследовании, а при наружном осмотре заметны первичные отверстия копчикового хода.
Пресакральная тератома
Пресакральные тератомы могут иметь так называемый эмбриональный ход, открывающийся на коже вблизи заднепроходного отверстия в виде эпителизированной воронки. Пресакральные тератомы располагаются между задней стенкой прямой кишки и передней поверхностью крестца, что можно установить при пальцевом исследовании. В то же время эпителиальный копчиковый ход располагается под кожей на задней поверхности крестца и копчика. Окончательным методом, позволяющим точно поставить диагноз в таких случаях должна быть МРТ.
Инфицированная рана
Простая инфицированная рана в интересующей области может возникнуть, если у пациента была травма крестцово-копчиковой области, операция по поводу свища прямой кишки или иссечение эпителиального копчикового хода. В этой ситуации также принципиальное значение имеет наличие первичных отверстий ЭКХ, данные о течении заболевания, наличие информации о каких-либо вмешательствах в указанной области.
Всегда ли нужно лечить ЭКХ?
Определяющим фактором в выборе способа лечения ЭКХ является форма заболевания. Случайно выявленная бессимптомная форма заболевания не требует сиюминутного срочного оперативного лечения. С целью профилактики развития острого воспаления пилонидальной кисты при бессимптомной форме заболевания необходимо проводить ежедневные гигиенические мероприятия, избегать травматических воздействий на область ЭКХ и ношения тесной и узкой одежды, удалить волосы (с помощью периодического бритья или эпиляции) в области межьягодичной борозды и ягодиц. Тем не менее, такие профилактические мероприятия не гарантируют отсутствие развития осложнений ЭКХ.
На начальных стадиях формирования абсцесса ЭКХ (стадия инфильтрации) когда только начинают появляться первые симптомы (нарастающая болезненность в области крестца и копчика, отек тканей в области межъягодичной складки, незначительное повышение температуры) возможно остановить воспалительный процесс применением антибиотиков и удалением внедрившегося пучка волос.
Важно! Даже если симптомы не носят выраженного характера и развиваются медленно, необходимо в кратчайшие сроки проконсультироваться у специалиста для исключения более опасных заболеваний и правильного планирования лечения!
Проведение лечения следует доверять только опытному специалисту, так как не всегда бывает просто найти грань между абсцессом (это состояние требует обязательного хирургического лечения!) и так называемым инфильтратом, когда хирургическое лечение неэффективно. Иногда визуального осмотра и пальпации бывает недостаточно для определения стадии воспалительного процесса. Тогда на помощь специалисту приходит ультразвуковое исследование мягких тканей, которое позволяет определить дальнейшую тактику лечения.
Важно! Во всех более тяжелых случаях, при других формах заболевания, показано хирургическое лечение.
При возникновении острого абсцесса ЭКХ показано срочное хирургическое лечение, которое направлено в первую очередь на эвакуацию гноя и скорейшее облегчение состояния пациента.
Как избавиться от ЭКХ навсегда?
Важно! После некоторых операций будет необходимо строго избегать сидения в течение 2-3 недель для правильного заживления раны. Это необходимо учитывать при согласовании метода хирургического лечения с врачом. Врач всегда может предложить несколько альтернативных методик.
Выбрать лучший способ поможет сделать специалист, который владеет и использует в своей практике несколько наиболее эффективных методик.
Какая операция выполняется при возникновении абсцесса (острого нагноения) ЭКХ?
В случае развития острого абсцесса ЭКХ в большинстве случаев потребуется последовательное выполнение двух операций. Лечение гнойного очага ЭКХ следует проводить в специализированном колопроктологическом стационаре. Его основная цель обеспечить полноценную эвакуацию гнойного содержимого, купировать воспалительные явления в окружающих мягких тканях, предотвратить дальнейшее распространение гнойного процесса.
Важно! Даже такой простой этап, как вскрытие абсцесса ЭКХ, может значительно усложнить второе (основное) хирургическое вмешательство при несоблюдении простых правил.
Разрез должен быть небольших размеров и располагаться как можно ближе к средней линии (межъягодичной складке). Во время второй операции рубец от ранее выполненного разреза необходимо будет удалить единым блоком с основным объемом ткани ЭКХ. Чем больше будет первичный рубец, тем больше тканей нужно будет удалить при второй операции. В тоже время, не следует делать слишком маленький разрез, так как залогом успешного выздоровления является адекватное дренирование гнойно-воспалительного очага (рис.8).
Рисунок 8. Этапы хирургического лечения абсцесса ЭКХ:
а) местная анестезия
б) разрез над местом наибольшей флюктуации и эвакуация гнойного отделяемого со взятием материала на определение микроорганизма, вызвавшего воспаление.
Правильно выполненное вскрытие абсцесса приводит к исчезновению боли, температуры и улучшению самочувствия. Однако окончательно воспалительные процессы (изменения в окружающих тканях) после первого этапа оперативного вмешательства (вскрытия и дренирования абсцесса ЭКХ) стихают обычно в течение 1-2 недель.
Важно! При остром воспалении именно двухэтапное лечение является наиболее эффективным и быстро приводит к восстановлению трудоспособности. Несмотря на улучшения состояния после вскрытия и дренирования абсцесса ЭКХ, крайне необходимо провести вторую радикальную операцию, поскольку каждое последующее воспаление будет вовлекать в процесс все больше количество неизмененных тканей!
При незначительных размерах гнойного очага и высоком уровне профессионализма хирурга иногда возможно одноэтапное радикальное лечение острого ЭКХ.
Длительно существующие воспалительные изменения приводят к стойкому болевому синдрому и длительным срокам нетрудоспособности, нарушению качества жизни, возникновению осложнений и рецидивов после второго этапа хирургического лечения, усложняют выполнение радикальной операции. Оптимально выполнять вторую (радикальную) операцию спустя 3-4 недели после вскрытия и дренирования абсцесса ЭКХ.
Какие операции выполняются при хронических и рецидивирующих формах ЭКХ?
В настоящее время существует большое количество различных радикальных операций для удаления ЭКХ, каждая из которых имеет свои преимущества и недостатки.
Все виды оперативных вмешательств можно разделить на 2 большие группы:
Малоинвазивные методики
К малоинвазивным методикам относится, например, синсуэктомия и лазерная деструкция ЭКХ. Преимуществом данных методик является то, что после их выполнения не наступает значительного ограничения физической активности, возможен возврат к трудовой деятельности в тот же день после выполненного оперативного вмешательства. Недостатком является: возможность выполнения только при небольших размерах ЭКХ (выбор объема и возможности выполнения определяет врач после выполненного УЗИ).
а) Синусэктомия
В случае наличия у пациента только первичных ходов, а так же при отсутствии затеков и дополнительных ходов или ответвлений, согласно дополнительным методам обследования возможно проведение малоинвазивной операции – синусэктомии. Эта операция подразумевает собой очень экономное иссечение эпителиальных ходов с помощью скальпеля с оставление кожных мостиков между первичными ходами. Это позволяет максимально быстро вернуться к работе, получив отличный косметический результат (рис.9).
a)
б)
а) вид послеоперационной раны после синсуэктомии
б) внешний вид послеоперационного рубца после через 3 недели после синусэктомии
б) Лазерная абляция ЭКХ (диодный лазер)
Суть операции состоит в обработке первичных ходов ЭКХ при помощи лазера. Это позволяет разрушить ходы ЭКХ и предотвратить развитие осложнений этого заболевания. Для операции используется лазер с определенной длиной волны в непрерывном режиме. В ходы ЭКХ луч лазера доставляется с помощью светодиода (рис.10). Мощность лазера может составлять от 1,5 до 3 Вт. Общая длительность работы составляет от 5 до 25 минут и зависит от стадии болезни, длины копчикового хода. Благодаря способности концентрировать своё действие только на поражённых тканях, процедура является малоинвазивной, сопровождается минимальным болевым синдромом. Помимо этого, лазер обладает коагулирующим свойством, тем самым он позволяет минимизировать возможность возникновения кровотечения из затронутых сосудов.
Рисунок 10. Лазерная абляция ходов ЭКХ
Радикальное хирургическое иссечение с ушиванием раны наглухо
Такая операция, пожалуй, самая распространенная в России, предполагает более обширное иссечение эпителиального синуса/хода с пластикой дефекта местными тканями. Существует множество мнений о том, насколько эта операция эффективна и безопасна. В руках опытного хирурга, как правило, вероятность рецидива при данном виде вмешательства не превышает 3-5% и легко переносится пациентами. Основным отрицательным моментом данной технологии является необходимость ограничить подвижность и исключить сидение после операции на период от нескольких дней о нескольких недель.
Вид оперативного вмешательства окончательно определяется после осмотра и получения результатов УЗИ мягких тканей крестцово-копчиковой области и, в случае необходимости, дополнительных методов обследования.
Основные современные модификации радикального лечения ЭКХ:
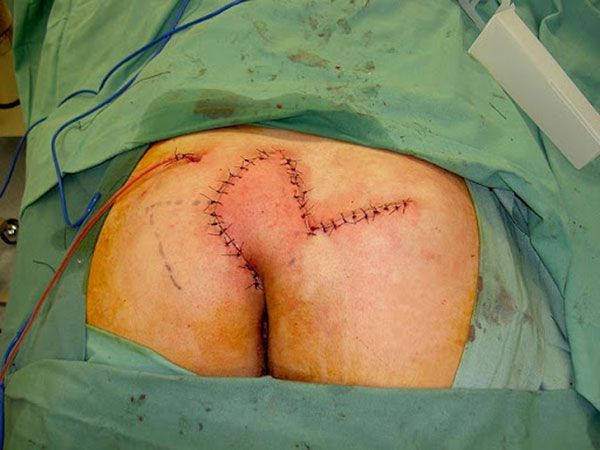
1. Иссечение ЭКХ с перемещением кожно-фасциально-мышечных лоскутов
а) первичные отверстия ЭКХ, расположенные в межъягодичной складке
б) вид раны после иссечения ЭКХ с последующим выполнением пластики кожно-фасциальными лоскутами (наложены единичные узловые швы на рану. Послеоперационный рубец расположен в межъягодичной борозде, что обеспечивает хороший косметический эффект)
в) вид послеоперационного рубца через 3 недели после операции
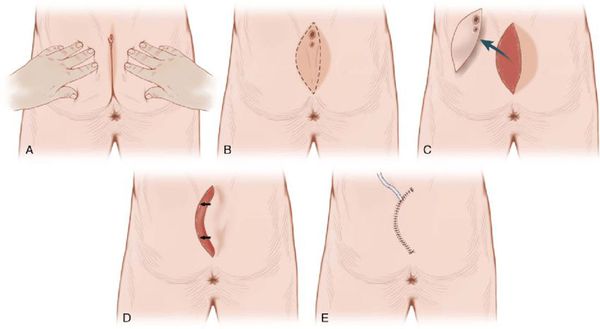
2. Операция по иссечению ЭКХ с пластикой по Каридакису
В 1976 году армейский хирург G.E.Karydakis предложил технику операции для радикального лечения эпителиального копчикового хода. Суть операции заключалась в том, что радикальное иссечение всех пораженных тканей происходит из разреза, несколько смещенного от срединной линии, расположенного рядом с межъягодичной бороздой. Операция сопровождается небольшим процентом рецидивов и послеоперационных осложнений. Однако ее недостатком является наличие послеоперационного рубца вне ягодичной борозды, что обеспечивает худший косметический дефект (рис.12).
Рисунок 12. Схема выполнения операции по иссечению ЭКХ с пластикой по Каридакису
3. Операция по иссечению ЭКХ с пластикой по Баском
Рисунок 13. Схема операции по иссечению ЭКХ с пластикой по Баском
4. Марсупилизация
Еще одной, ранее популярной, методикой хирургического лечения ЭКХ является метод марсупилизации, который предполагает иссечение свищевого хода единым блоком с кожей и подкожно-жировой клетчаткой с последующим подшиванием кожных краев ко дну раны. Однако, в настоящее время данная методика практически не используется в связи с длительным реабилитационным периодом и неудовлетворительными косметическими результатами (рис 14).
Кожная пластика после радикального хирургического лечения ЭКХ
Основной проблемой заживления раны после иссечения ЭКХ является наличие широкого дефекта мягких тканей. Подкожная клетчатка в области крестца плотно фиксирована к подлежащему апоневрозу и фасциям, поэтому при закрытии дефекта оставшимися мягкими тканями создается натяжение, что сопровождается в послеоперационном периоде высоким риском расхождения краев раны, длительным заживлением.
Проблема закрытия образовавшегося дефекта местными тканями с пластикой кожными лоскутами особенно важна при хронических и рецидивирующих формах заболевания.
Существуют различные формы и виды кожно-подкожных лоскутов (Z, V-Y- образных, Limberg-flap) для закрытия дефекта, возникшего после удаления ЭКХ. Возможность и необходимость применения того или иного вида пластики определяет врач на основании данных осмотра, особенностей операции, объема удаленных тканей, желания пациента.
Рисунок 14. Варианты закрытия послеоперационного раневого дефекта после иссечения ЭКХ:
а) пластика по Лимбергу
б) Z-образная пластика
Как правильно выбрать клинику и хирурга для лечения в моем случае?
Подводя итог обзора хирургических методов лечения следует сказать, что выбор вида операции несомненно является прерогативой хирурга, однако сегодня это решение принимается совместно с пациентом. При обсуждении плана оперативного вмешательства (объема оперативного вмешательства) конкретно в Вашем случае, хирург должен предложить Вам различные современные инструменты( приспособления), необходимые при операции, рассказав при этом преимущества и недостатки их использования. Если в разговоре с Вами хирург не пытается обсудить разные подходы к лечению конкретно Вашего ЭКХ, а предлагает безальтернативный метод, то это зачастую свидетельствует о том, что в его арсенале нет места другим методикам.
В такой ситуации Вы вправе обратиться к другому врачу за «вторым» мнением. Необходимо особенно тщательно подходить к выбору как хирурга, так и учреждения для хирургического лечения в случае, когда имеется места сложный или рецидивный ЭКХ, когда лечение часто сопряжено в обширным иссечением тканей в области крестца.
Как нужно подготовиться к операции?
Что делать в послеоперационном периоде?
Период времени, требующийся для полного восстановления после операции как правило не больше 3 недель, однако в редких случаях может достигать 1 – 3 месяца. Продолжительность периода нетрудоспособности редко превышает 21 день, а применение современных хирургических технологий позволяет перевести оперированного пациента на амбулаторный режим долечивания уже на 1-2 сутки после операции. Вам нужно быть готовым в тому, что после операции в области послеоперационной раны на несколько дней будет установлен дренаж для активного удаления, отделяемого из раны в течение нескольких дней. В стационаре, а затем на амбулаторном этапе Вам будут выполняется перевязки для контроля заживления раны. Лечащий врач и медицинский персонал подробно расскажет, какого режима труда и отдыха следует придерживаться в ближайшем послеоперационном периоде. В редких случаях на несколько дней будут назначены антибактериальные препараты. Также может потребоваться контроль заживления раны с помощью ультразвукового исследования.
Существуют ли способы профилактики рецидивов/повторов заболевания?
Несмотря на радикальность проводимых операций, всегда остается риск развития рецидива заболевания. Для снижения этого риска рекомендуется: